DERRAME PLEURAL - Síntomas, Causas y Tratamiento
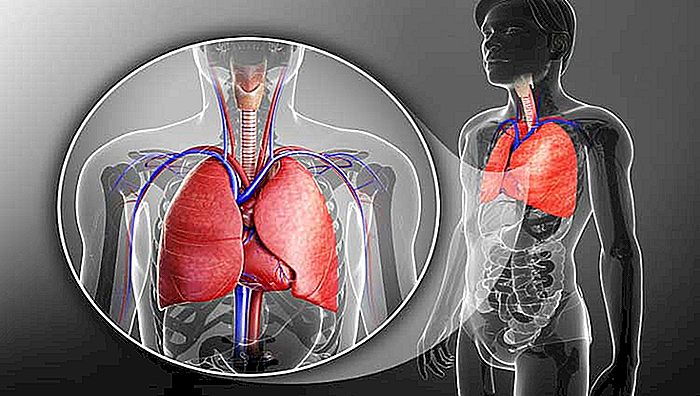

El derrame pleural, popularmente conocido como agua en la pleura o agua en el pulmón, es el nombre dado a la acumulación anormal de líquidos en la pleura, una fina membrana que envuelve el pulmón.
El derrame pleural no es una enfermedad, sino una manifestación común de varias enfermedades diferentes. Por lo tanto, una vez diagnosticada la presencia de derrame, el siguiente paso es investigar su causa.
En este texto vamos a abordar las causas, síntomas, formas de diagnóstico y opciones de tratamiento del derrame pleural.
¿Qué es la pleura?
Así como la meninge es la membrana que envuelve el cerebro y el pericardio es la membrana que envuelve el corazón, la pleura es el nombre dado a la membrana que envuelve los pulmones.
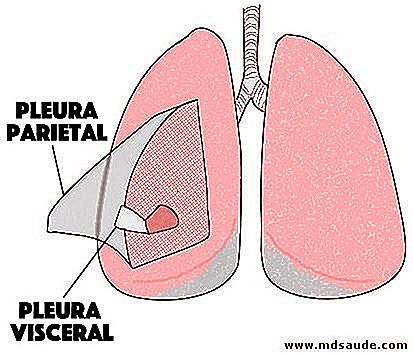
Obs .: decir pleura del pulmón es un pleonasmo ya que no existe ninguna otra pleura, a no ser aquella que envuelve el pulmón. El término correcto es simplemente pleura.
La pleura es compuesta por dos capas, la pleura visceral que es la capa interior y queda pegada al pulmón, y la pleura parietal, capa más externa que queda en contacto con las estructuras anatómicas alrededor de los pulmones.
Entre las dos capas de pleura existe un espacio mínimo, de 20 micrómetros (0, 02 milímetro), llamado de cavidad pleural, o espacio pleural. Dentro de él se encuentra una pequeñísima lámina de líquido, que hace papel de lubricante, impidiendo la fricción entre las dos capas de pleura cuando los pulmones se llenan y cuando se vacían de aire. Este líquido recibe el obvio nombre de líquido pleural.
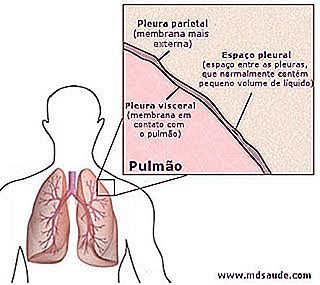 El volumen normal de líquido dentro de la cavidad pleural es de aproximadamente 0, 2 ml por kg de peso, es decir, alrededor de 12 ml en un individuo de 60 kg.
El volumen normal de líquido dentro de la cavidad pleural es de aproximadamente 0, 2 ml por kg de peso, es decir, alrededor de 12 ml en un individuo de 60 kg.
La pleura es altamente vascularizada y su líquido es constantemente renovado a una tasa de 0, 6ml / h. Los microvasos sanguíneos y linfáticos que irrigan la pleura son los responsables de traer y llevar el líquido pleural, manteniendo siempre un volumen constante dentro de la cavidad. Cuando hay una perturbación de este balance, comienza a haber retención de líquidos en el espacio pleural y el derrame se forma.
Tipos y causas de derrame pleural
El derrame pleural se divide básicamente en dos tipos, siendo esta distinción importante para el establecimiento de la causa.
1) trasudado - El líquido pleural transudativo es claro y transparente sin células, con baja concentración de proteínas, lo que indica una acumulación de un líquido similar a un fluido pleural normal.
El derrame pleural que se manifiesta con líquido tipo transudado es normalmente causado por:
- Insuficiencia cardíaca.
- La cirrosis.
- Síndrome nefrótico.
- Insuficiencia renal avanzada.
- Hipotiroidismo descompensado.
- Diálisis peritoneal.
En general, cualquier enfermedad que evoluciona con ascitis puede también cursar con derrame pleural, pues hay comunicación entre la cavidad abdominal y el tórax.
2) Exudado - El fluido pleural exudativo es rico en proteínas y células inflamatorias, es viscoso y opaco aspecto más, a veces mezclado con restos de sangre, que puede en casos de infección está típicamente presente como una colección de pus.
El derrame pleural que se manifiesta con un líquido tipo exudado, normalmente ocurre por inflamación de la pleura, pudiendo ser causado por varios grupos diferentes de enfermedades, incluyendo infecciones, enfermedades sistémicas y cánceres. Las enfermedades más comunes que causan derrame pleural exudativo son:
- Neumonía.
- La tuberculosis.
- Cáncer con metástasis para la pleura.
- Mesotelioma.
- Linfoma.
- Embolia pulmonar.
- Lupus.
- Artritis reumatoide.
- Otras enfermedades autoinmunes.
- Pancreatitis.
- Complicaciones intraabdominales, como peritonitis o absceso.
- Síndrome de hiperestimulación ovárica.
- La radioterapia.
La distinción entre exudado y transudado se realiza a través de la dosificación de proteínas en el líquido, explicada más abajo.
Cuando ocurre la acumulación de un líquido francamente purulento, damos el nombre de empiema pleural. Hay otros tipos de líquidos que pueden acumularse en la pleura, tales como:
- Sangre, llamado hemotórax, que suele ocurrir en los traumas penetrantes del pulmón.
- Orina, llamada urinotórax, condición rara que puede ocurrir en obstrucciones de las vías urinaria.
- Los triglicéridos y los lípidos, llamado quilotórax, normalmente causados por la obstrucción de los vasos linfáticos de la pleura.
Síntomas del derrame pleural
Cuanto mayor sea el derrame, y cuanto más rápido se forma, más síntomas causará.
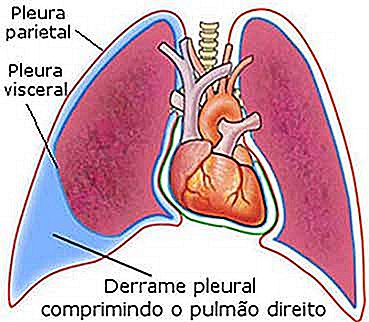 Cuando miramos la ilustración al lado demostrando la compresión de un pulmón por el exceso de líquido pleural, no es difícil entender por qué el síntoma más común del derrame pleural es la falta de aire, llamada en medicina de disnea.
Cuando miramos la ilustración al lado demostrando la compresión de un pulmón por el exceso de líquido pleural, no es difícil entender por qué el síntoma más común del derrame pleural es la falta de aire, llamada en medicina de disnea.
Cuando el derrame surge súbitamente, la falta de aire es más evidente. Cuando se forma lentamente, y si está asociado a otras enfermedades que también causan falta de aire como insuficiencia cardíaca, puede pasar inadvertido por algún tiempo.
Algunos derrames pleurales pueden ser tan voluminosos como 4 litros, lo que es suficiente para comprimir completamente el pulmón afectado.
Otro síntoma común del derrame pleural es el dolor torácico que suele ocurrir cuando la pleura está irritada. Este es un dolor en punta que se agrava cada vez que el paciente respira profundamente. Este tipo de dolor recibe el nombre de dolor pleurítico. Muchas veces hay también una tos seca irritativa.
El dolor y la falta de aire son básicamente los dos síntomas propios del derrame. Los otros síntomas que normalmente acompañan al cuadro suelen ocurrir debido a la enfermedad de base, como fiebre y tos en la neumonía, tos con rayas de sangre en el cáncer de pulmón, ascitis en la cirrosis, piernas hinchadas en la insuficiencia cardíaca, y así sucesivamente.
¿Cómo se diagnostica el derrame pleural?
Un examen físico bien hecho, con una buena auscultación de los pulmones, es capaz de sugerir la presencia del derrame pleural siempre que haya más de 300 ml de líquido acumulado. El exceso de líquido se entrepone al pulmón y la espalda, y los ruidos pulmonares quedan inaudibles.
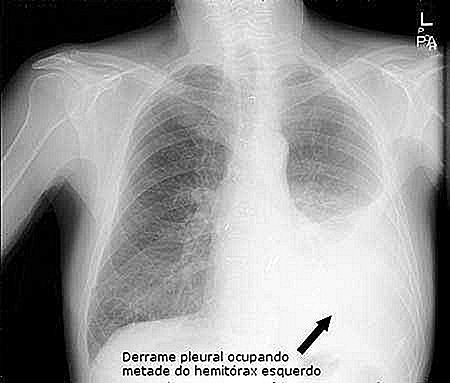 Cuando la historia clínica y el examen físico sugieren la presencia del derrame pleural, la confirmación se puede hacer con una simple radiografía de tórax.
Cuando la historia clínica y el examen físico sugieren la presencia del derrame pleural, la confirmación se puede hacer con una simple radiografía de tórax.
El derrame pleural se muestra como una gran mancha blanca en el lugar donde debería estar siendo visto sólo el pulmón lleno de aire.
Para ser detectado por la radiografía simple, el derrame pleural debe tener por lo menos 75 ml de líquido. Cuando hay dudas, una opción es hacer otra radiografía con el paciente acostado de lado, haciendo que el líquido se escurre a lo largo de las costillas. Esta técnica permite diagnosticar derrames menores de 50 ml.
Los exámenes como la tomografía computarizada y la ultrasonografía consiguen detectar colecciones de líquidos mínimas, como meros 10 ml.
Una vez diagnosticado el derrame pleural, a menos que su causa sea obvia, como en cirróticos con gran ascitis, en el síndrome nefrótico descompensado o en la insuficiencia cardiaca grave, su líquido debe ser analizado para la determinación de su composición.
La única manera de abordar el líquido pleural es a través de un procedimiento llamado toracocentesis, que consiste en la inoculación de una aguja entre las costillas del paciente hasta llegar al espacio pleural. Normalmente se cosecha entre 50 y 100 ml del derrame.
El líquido recolectado puede ser analizado para determinar la presencia de exudado o transudado, de células cancerígenas y de bacterias.
Además de la toracocentesis para el diagnóstico, en los casos de derrame pleural voluminoso se puede implantar un pequeño tubo para drenaje de volúmenes mayores de líquido a fin de desobstruir el pulmón afectado.
Las principales complicaciones de la toracocentesis son hematomas en el lugar de la punción, contaminación del derrame pleural por bacterias de la piel y neumotórax.
Si los exámenes anteriores no identifican la causa del derrame pleural, todavía se puede realizar un toracoscopia, con introducción de un endoscopio dentro de la cavidad pleural para visualización de la pleura y de los pulmones y eventual realización de una biopsia.
Tratamiento del derrame pleural
Como se dijo al principio de este texto, el derrame pleural no es una enfermedad en sí, sino una señal de una enfermedad. Por lo tanto, el simple drenaje del líquido es sólo un procedimiento paliativo, ya que, si la causa no es tratada, la mayor hipótesis es que el derrame se forme nuevamente.
El derrame pleural será resuelto tan pronto como la enfermedad que está causando sea controlada. Las infecciones se controlan con antibióticos, insuficiencia renal con hemodiálisis, enfermedades autoinmunes con inmunosupresores, etc.
En algunas situaciones, cuando la enfermedad de base no tiene tratamiento efectivo, como en muchos casos de cáncer metastásico, una opción para evitar la formación repetida de derrames pleurales es la esclerosis de la cavidad pleural. Se inyecta una sustancia irritante dentro de la pleura causando una gran cicatrización de la misma y adherencia de los folletos parietal y visceral, eliminado así, el espacio pleural.
¿CUÁLES SON LAS ENFERMEDAD CAUSADAS POR VIRUS?
Los virus son agentes infecciosos microscópicos, siendo hasta 10.000 veces menores que la mayoría de las bacterias. Son la estructura biológica más común en nuestro planeta, siendo más numerosos que animales, plantas, hongos, parásitos y bacterias juntos. No todos los virus que existen son capaces de penetrar el organismo humano. De la

LEUCEMIA - Síntomas, Causas y Tratamiento
La leucemia es una neoplasia maligna (cáncer) de los glóbulos blancos, las células que componen nuestro sistema de defensa contra gérmenes invasores. Existen 4 tipos principales de leucemia, conocida como leucemia mieloide aguda (LMA), leucemia mieloide crónica (LMC), leucemia linfocítica aguda (LLA), leucemia linfocítica crónica (LLC). Hay cu