ENFERMEDAD DE KAWASAKI - Causas, Síntomas y Tratamiento

La enfermedad de Kawasaki (DK) es una vasculitis - enfermedad que surge por inflamación en los vasos sanguíneos -, que suele acometer niños hasta los 5 años de edad y puede dejar graves secuelas cardíacas, si no es tratada adecuadamente.
A pesar de ser una enfermedad potencialmente mortal, la tasa de mortalidad actualmente es muy baja (menor que 0, 3%), pues la administración intravenosa de inmunoglobulina en los primeros 10 días de enfermedad es bastante eficaz en la prevención de las complicaciones.
En este artículo vamos a abordar los siguientes puntos sobre la enfermedad de Kawasaki:
- Qué es.
- Causas.
- Síntomas.
- Diagnóstico.
- Tratamiento.
¿Qué es la enfermedad de Kawasaki?
La enfermedad de Kawasaki, llamada inicialmente síndrome de los nódulos linfáticos mucocutáneos, fue descrita en Japón en 1967 por el Dr. Tomisaku Kawasaki, que relató 50 casos de niños con cuadro de fiebre, erupciones en la piel, conjuntivitis, aumento de los ganglios linfáticos del cuello, inflamación de los labios y de la lengua y edema de las manos y de los pies.
La enfermedad fue inicialmente considerada una enfermedad benigna, pues se curaba espontáneamente después de unos 12 días, incluso cuando no se administró ningún tratamiento. Sin embargo, según nuevos casos fueron descritos, se verificó que hasta el 25% de los niños no tratados desarrollaban secuelas cardíacas y cerca del 2% evolucionaban hacia el óbito.
La enfermedad de Kawasaki es una vasculitis que puede provocar lesión en venas y arterias de pequeño y mediano calibres en cualquier parte del cuerpo, pero que alcanza de forma más pronunciada las arterias coronarias (arterias que nutren el músculo cardíaco).
* Si desea más explicaciones sobre lo que es una vasculitis, visite el enlace: VASCULITE - Causas, Tipos, Síntomas y Tratamiento.
La DK es una enfermedad que ocurre predominantemente en niños hasta los 5 años de edad (80 a 90% de los casos). A pesar de que existen casos en todos los países y en todas las etnias, esta forma de vasculitis es mucho más común en los niños de origen asiático, principalmente en las japonesas.
Mientras que en los países occidentales la incidencia anual de la enfermedad de Kawasaki es baja, con apenas 10 a 20 casos descritos por cada 100.000 niños de hasta 5 años, en Japón, la incidencia es alta, llegando a 250 casos al año por cada 100.000 niños. Cerca del 1% de los niños japoneses desarrollan la enfermedad de Kawasaki durante los primeros 5 años de vida.
La enfermedad de Kawasaki en el adulto es bastante rara, habiendo sólo 100 casos publicados en todo el mundo entre 2010 y 2017.
Causas de la enfermedad de Kawasaki
El origen de la enfermedad de Kawasaki todavía es desconocido. Estudios epidemiológicos e inmunológicos sugieren que el gatillo para la cascada de eventos que acaba por provocar el cuadro de vasculitis puede tener origen infeccioso. Sin embargo, la génesis de la enfermedad no parece ser tan simple y los factores autoinmunes y genético también parecen ser necesarios para la enfermedad surgir.
La hipótesis más aceptada actualmente es que un agente infeccioso, sea un virus o una bacteria, pueda activar el sistema inmunológico de niños genéticamente predispuestos, provocando una reacción autoinmune contra los vasos sanguíneos (para entender lo que es una enfermedad auto inmune, lea: ENFERMEDADES AUTOIMUNES - Causas, Síntomas y Tratamiento).
Lo más probable es que estos gérmenes que desencadenan la enfermedad de Kawasaki provoquen una infección asintomática o poco sintomática antes de la vasculitis surgida, por lo que es difícil establecer con certeza la relación de la DK con una infección previa.
Algunos datos epidemiológicos importantes apoyan la teoría del origen infeccioso, entre ellos:
- La enfermedad de Kawasaki se caracteriza por un exantema febril con inflamación de los ganglios linfáticos y de la mucosa de la boca, manifestaciones que son similares a las de varias enfermedades contagiosas infantiles, tales como sarampión y escarlatina, por ejemplo.
- Hay un aumento estacional en la incidencia de DK en el invierno y el verano, comportamiento que es similar al de varias infecciones virales.
- La enfermedad de Kawasaki ocurre frecuentemente en brotes, afectando a una determinada población en una zona geográfica restringida.
- En Japón se observó que los hermanos de los niños con DK tienen mayor riesgo de desarrollar la enfermedad, lo que generalmente ocurre dentro de una semana después del inicio de los síntomas en el primer niño.
- La enfermedad es común en niños menores de cinco años, pero es rara en aquellos menores de seis meses. Este hecho puede ser explicado por la presencia de anticuerpos maternos aún circulantes en el organismo del bebé en los primeros meses de vida, lo que impediría su contaminación por los gérmenes desencadenantes.
Entre los virus y bacterias que pueden desencadenar la enfermedad de Kawasaki, algunos agentes sospechosos son:
- Parvovirus B19.
- El meningococo.
- Mycoplasma pneumoniae.
- Klebsiella pneumoniae.
- Adenovirus.
- Citomegalovirus.
- Virus parainfluenza.
- El rotavirus.
- Virus del sarampión.
- Virus de Epstein Barr.
- Virus linfotrópico humano.
- Rickettsias.
Síntomas de la enfermedad de Kawasaki
El cuadro clínico de la enfermedad de Kawasaki es habitualmente dividido en 3 fases: aguda, subaguda y convaleciente, conforme el gráfico abajo ilustra.
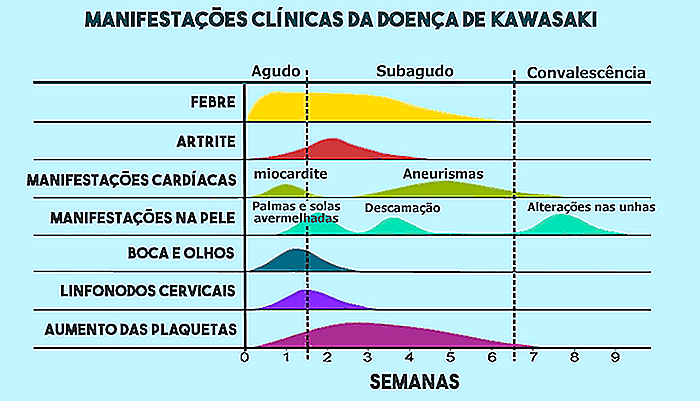
1. Fase aguda
fiebre
La fiebre alta, por encima de 38, 5ºC, de inicio súbito y que responde mal a los antipiréticos, es la primera y la más común señal de la enfermedad de Kawasaki. Si no se trata, la fiebre suele prolongarse durante varios días, a veces hasta semanas.
conjuntivitis
Poco después de la aparición de la fiebre, el 90% de los niños empiezan a presentar conjuntivitis bilateral, que suele provocar enrojecimiento más intenso en la parte lateral de los ojos, con poca o ninguna secreción amarillenta. El 70% de los pacientes con afectación ocular desarrollan también uveítis anterior, que es la inflamación del iris alrededor de la pupila.
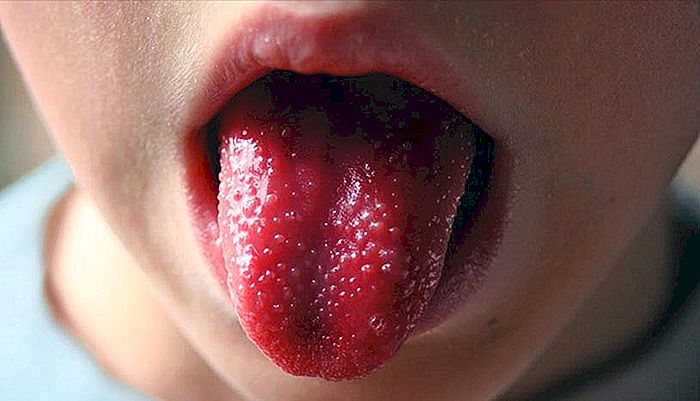
mucositis
Más o menos en la misma época en que surge la conjuntivitis, el paciente también suele desarrollar mucositis, que es la inflamación de la mucosa de la boca. Los labios se enrojecen y se agrietan, mientras que la lengua se inflama y con las papilas bien evidentes, adquiriendo un aspecto típico llamado "lengua en fresa", como se muestra en la imagen que abre el texto.
A diferencia de la conjuntivitis, que ocurre en prácticamente todos los casos, la mucositis puede no estar presente en todos los pacientes o puede ser muy blanda, pasando casi desapercibida.
erupción
También en los primeros días de fiebre, en cerca del 70% de los pacientes suele surgir una erupción de piel en la región genital, perianal y en el tronco.
Linfadenitis cervical
La linfadenitis cervical (aumento de los ganglios linfáticos en el cuello) suele estar presente en el 25 a 50% de los casos. La mayoría de los pacientes presentan un único ganglio linfático aumentado en la región anterior del cuello.
artritis
La artritis suele aparecer en sólo el 10% de los pacientes. Las articulaciones habitualmente más acometidas son los tobillos, rodillas y cadera.
Manifestaciones cardíacas
La miocarditis (inflamación del músculo cardíaco) y la pericarditis (inflamación del pericardio) suelen ser a complicaciones que surgen en la fase aguda de la enfermedad de Kawasaki. Las arritmias y las lesiones en las válvulas cardíacas también pueden surgir.
Al ecocardiograma, algunos pacientes con miocarditis ya presentan en los primeros días señales iniciales de insuficiencia cardiaca.
Manos y pies
Enrojecimiento e hinchazón en las palmas de las manos y en la planta de los pies suelen ser la última manifestación que aparece en la fase aguda. La lesión en los pies puede hacer que el niño tenga dificultad para caminar.
Otros signos y síntomas
En los primeros 10 días de enfermedad, el paciente puede presentar también:
- Diarrea, vómitos o dolor abdominal - 61%.
- Irritabilidad - 50%.
- Vómitos por separado - 44%.
- Pérdida del apetito - 37%.
- Tos del 35%.
- Dolor en las articulaciones (sin signos de artritis) - 15%.
2. Fase subaguda
La fase subaguda se inicia cuando la fiebre desaparece, hecho que suele ocurrir alrededor del 10º día, y dura hasta la 4ª o 6ª semana. La no desaparición de la fiebre después de 2 semanas suele ser una señal de mal pronóstico, pues está más asociado a complicaciones cardíacas.
La manifestación característica de la fase subaguda es la descamación de los dedos, que habitualmente comienza en las extremidades y se va extendiendo por todas las manos y pies. Otro hallazgo típico es el surgimiento de aneurismas en las arterias coronarias, provocadas por la inflamación de los vasos sanguíneos.
Los signos y síntomas iniciados en la fase aguda, tales como vómitos, diarrea, irritabilidad y dolor articular, todavía pueden estar presentes en la siguiente fase de la enfermedad.
En el laboratorio, el paciente presenta una gran elevación en el recuento de plaquetas (trombocitosis), que puede sobrepasar el valor de 1 millón de células por microlitro, aumentando mucho el riesgo de formación de trombos en los vasos sanguíneos (trombosis).
Los valores de VHS y de proteína C reactiva (PCR) también suelen estar muy elevados.
3. Fase de convalecencia
La fase de convalecencia está marcada por la resolución completa de los síntomas de la enfermedad, hecho que generalmente ocurre en el plazo de 3 meses.
Durante esta etapa, pueden surgir surcos transversales en las uñas, llamadas líneas de Beau.
En la fase de convalecencia, los pequeños aneurismas de la arteria coronaria tienden a resolverse espontáneamente. Los aneurismas mayores, a su vez, pueden expandirse y provocar infarto de miocardio.
Criterios diagnósticos
No existe un examen de laboratorio o de imagen que solo pueda establecer el diagnóstico de la enfermedad de Kawasaki. Por lo tanto, el diagnóstico, en general, se hace a través de la evaluación conjunta de la historia epidemiológica, de los síntomas y de los resultados de los exámenes complementarios.
Los criterios diagnósticos establecidos por el Dr. Tomisaku Kawasaki en 1967 todavía se utilizan hoy en día.
Para que un niño de hasta 5 años tenga el diagnóstico de la DK, ella necesita presentar un cuadro de fiebre por lo menos 5 días, asociado a por lo menos cuatro de los siguientes cinco hallazgos físicos:
- Conjuntivitis bilateral.
- Inflamación de la mucosa oral.
- Inflamación y edema de manos y pies.
- Rash característico.
- Linfadenopatía cervical (por lo menos un ganglio linfático mayor que 1, 5 cm de diámetro).
El ecocardiograma es un examen que no forma parte de los criterios diagnósticos, pero es útil para identificar precozmente las complicaciones cardíacas.
Tratamiento de la enfermedad de Kawasaki
El tratamiento precoz de la enfermedad de Kawasaki es esencial para reducir el riesgo de complicaciones.
La administración de inmunoglobulina intravenosa en dosis única en los primeros 10 días de la enfermedad es la principal medida terapéutica.
Si el diagnóstico no se ha realizado en los primeros 10 días, pero el paciente todavía presenta signos de inflamación sistémica activa, tales como fiebre alta y PCR elevada, la inmunoglobulina todavía puede ser administrada, incluso después del 10º día de enfermedad.
La aspirina a dosis altas suele ser utilizada en la fase aguda, pues además de tener efecto anti-inflamatorio y antipirético también inhibe la acción de las plaquetas, disminuyendo el riesgo de trombosis.
La tasa de mortalidad de los pacientes tratados es baja (0, 1 a 0, 3%). Los raros casos fatales ocurren cuando hay implicación cardiaca grave, que generalmente resultan en infarto de miocardio, arritmias o ruptura de aneurisma. Estos casos generalmente ocurren cuando el diagnóstico no se realiza precozmente y el tratamiento no se administra en los primeros 10 días de enfermedad.

MELATONINA - ¿Qué es, cómo tomar y los efectos colaterales
La melatonina, también conocida como hormona del sueño, es una hormona producida por la glándula pineal, que es una pequeña glándula localizada en la región central del cerebro, en medio de los dos hemisferios cerebrales. Esta sustancia actúa sobre todo en el propio cerebro, siendo responsable del control de los ciclos de sueño y vigilia. Por la

FIEBRE CHIKUNGUNYA - Síntomas, Transmisión y Tratamiento
La fiebre de Chikungunya, llame a la fiebre de Chikungunya portugués *, es una enfermedad causada por un virus, que tiene síntomas similares a los del dengue como fiebre alta, dolor de cuerpo, dolor de cabeza, cansancio y manchas rojizas en el cuerpo. Afortunadamente, la fiebre chicungunha no provoca complicaciones hemorrágicas, siendo, por lo tanto, una infección menos fatal que el dengue. *