TUBERCULOSIS - Causas, Síntomas y Tratamiento

La tuberculosis es una enfermedad infecciosa y contagiosa causada por una bacteria, que puede acometer varios órganos diferentes, siendo la tuberculosis pulmonar su principal forma.
En este artículo vamos a abordar los siguientes puntos sobre la tuberculosis:
- ¿Qué es la tuberculosis?
- Formas de transmisión.
- Factores de riesgo.
- Síntomas.
- Tuberculosis en otros órganos además de los pulmones.
- Diagnóstico.
- Tratamiento.
- La vacunación.
¿Qué es la tuberculosis?
La tuberculosis es una enfermedad infecciosa causada por una bacteria llamada Mycobacterium tuberculosis, también conocido como bacilo de Koch, el nombre de Robert Koch, un médico alemán que identificó la bacteria. La enfermedad es muy famosa por su afectación pulmonar (tuberculosis pulmonar), pero pocos saben que varios otros órganos del cuerpo también pueden ser infectados por la tuberculosis, como la piel, los riñones, los ganglios, los ganglios, los huesos, el cerebro, etc.
Desde el surgimiento de la pandemia de VIH / SIDA en la década de 1980 la infección por tuberculosis volvió a ser una gran preocupación, ya que los pacientes inmunosuprimidos son muy susceptibles al bacilo de Koch.
Brasil es el 16º país con mayor incidencia de tuberculosis en el mundo, pero, a diferencia de lo que muchas veces se divulga, esta incidencia ha caído sustancialmente en los últimos años. En 1999 la incidencia era de 51 casos por cada 100.000 habitantes. En 2007 ya había caído a 38 por 100.000. Río de Janeiro y Amazonas son los estados con el mayor número de casos (increíbles 73 por 100.000). Portugal es uno de los países de Europa con la tasa más alta, alrededor de 32 casos por cada 100.000. Sólo como comparación, Alemania tiene 6 casos por cada 100.000 habitantes.
Actualmente 1/3 de la población mundial está infectada por el bacilo de Koch. El hecho es que sólo el 10% de las personas que entran en contacto con la bacteria desarrollan síntomas de tuberculosis. Esta resistencia se da por nuestro sistema inmunológico que es bastante competente en impedir la progresión de la enfermedad.
La infección por el bacilo de Koch se inicia siempre por los pulmones, pero puede extenderse por todo el cuerpo. No todo el mundo va a desarrollar la tuberculosis activa y algunos permanecerán con la bacteria dormida en el organismo, teniendo o no síntomas de tuberculosis pulmonar. La bacteria puede alojarse durante años en cualquier parte del cuerpo, como el cerebro, la meninge, los riñones, los intestinos, el corazón, los ganglios, los huesos, etc., sólo a la espera de una caída en el sistema inmune para volver a multiplicarse.
En resumen, usted puede entrar en contacto con la bacteria de la tuberculosis y seguir por uno de los tres caminos:
- su sistema inmunológico no puede controlar la bacteria y desarrolla la enfermedad, presentando, en la mayoría de los casos, síntomas de tuberculosis pulmonar.
- su sistema inmunológico logra controlar la bacteria, pero no la elimina de su cuerpo, manteniéndola apenas "dormida" por varios años. Si hay alguna caída en el sistema inmune, la bacteria puede volver a estar activa, causando generalmente uno de los tipos de tuberculosis extrapulmonar. Cerca del 10% de los pacientes con tuberculosis latente desarrollarán la enfermedad en algún momento de la vida.
- su sistema inmunológico logra controlar la bacteria y la elimina definitivamente del cuerpo, haciendo que nunca se enferma.
Transmisión de la tuberculosis
La tuberculosis se transmite por el aire, por contacto con secreciones respiratorias contaminadas, habitualmente a través de la tos. Los pacientes contagiosos son aquellos que presentan tuberculosis pulmonar o en la laringe. Además de la tos, el bacilo de la tuberculosis puede ser transmitido por el estornudo, por el escupir o incluso por conversaciones cercanas donde hay intercambios de perdigotos.
Los pacientes con tuberculosis extrapulmonar no son capaces de transmitir la bacteria. Por ejemplo, un paciente con tuberculosis ganglionar puede entrar en contacto con otras personas que no hay riesgo de contagio. Sin embargo, si este paciente con tuberculosis ganglionar también tiene tuberculosis pulmonar activa, puede transmitirla a otros.
Los pacientes con diagnóstico de tuberculosis pulmonar o laríngea deben quedar en aislamiento en habitaciones especiales por lo menos 15 días, hasta que el tratamiento consiga eliminar las bacterias de las secreciones pulmonares. Los pacientes con tuberculosis extrapulmonar, con el examen del esputo negativo, no necesitan quedarse en aislamiento.
Se estima que una persona infectada con tuberculosis pulmonar, si no se trata, puede contaminar otras 15 en el intervalo de un año. De acuerdo con las estadísticas, de estas quince, sólo una o dos desarrollarán síntomas. Atención: sólo los casos sintomáticos son capaces de transmitir la enfermedad. Si usted entró en contacto con el bacilo, pero no desarrolló la enfermedad, no hay riesgo de transmisión de la bacteria a otros.
Factores de riesgo
Los individuos con las características siguientes son aquellos con mayor riesgo de desarrollar tuberculosis después de contacto con alguien contaminado:
- Ancianos.
- Diabéticos.
- Población de la calle.
- Alcohólicos.
- Insuficientes renales crónicos.
- Pacientes con neoplasias o bajo quimioterapia.
- Trasplantados.
- Portadores del virus del VIH.
La población prisional también es una de las más susceptibles a la infección, debido a la continua exposición a la bacteria en ambientes cerrados.
Síntomas de la tuberculosis pulmonar
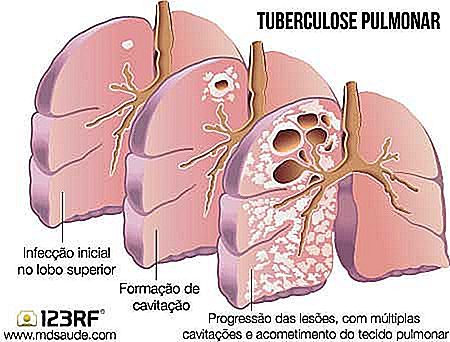
La tuberculosis pulmonar es la manifestación más común de la enfermedad. El cuadro típico de tuberculosis pulmonar es de fiebre con sudores y escalofríos nocturnos, dolor en el pecho, tos con expectoración, a veces con rayas de sangre, pérdida de apetito, postración y adelgazamiento que llega a 10 o 15 kg en algunas semanas.
Por ser también una infección pulmonar, el cuadro puede recordar el de una neumonía. Sin embargo, mientras que la neumonía es una enfermedad más aguda, que se desarrolla en horas / días, la tuberculosis es más lenta, evolucionando en semanas. Algunos pacientes con tuberculosis sólo buscan atención médica dos meses después del inicio de los síntomas. Se debe pensar siempre en tuberculosis pulmonar en aquellos pacientes con cuadro de neumonía arrastrada que no mejora con antibióticos comunes.
Síntomas de la tuberculosis extrapulmonar
La tuberculosis en otros órganos también suele causar adelgazamiento, fiebre, sudores nocturnos, postración, pérdida del apetito, etc. La diferencia es que no hay síntomas respiratorios, como la tos, sino síntomas específicos del acometimiento de cada órgano. Ejemplos:
Síntomas de la tuberculosis pleural
La tuberculosis extrapulmonar más común es tuberculosis pleural, que como dice el nombre, acomete la pleura, membrana que recubre los pulmones. Los síntomas más comunes (aparte de los descritos anteriormente) son dolor torácico unilateral y falta de aire, causado por la aparición de derrame pleural, más conocido con agua en la pleura.
Síntomas de la tuberculosis ganglionar
La tuberculosis ganglionar es una manifestación común en los pacientes seropositivos infectados por el bacilo de Koch. El cuadro típico es el aumento de los ganglios linfáticos en la región del cuello. Al principio, los ganglios tienen un crecimiento lento y son indolores; y posteriormente aumentan de volumen y tienden a agruparse, pudiendo crear fístulas (comunicaciones) para la piel. Las secreciones de un ganglio fistulizado son contagiosas y pueden transmitir la tuberculosis a otros. Esta es la única situación en que la tuberculosis ganglionar puede ser contagiosa.
Síntomas de la tuberculosis ósea
La tuberculosis ósea suele envolver la columna vertebral, causando la destrucción de las vértebras. La tuberculosis de la columna también se llama "mal de Pott". La enfermedad progresa lentamente con síntomas de dolor leve / moderado en la espalda, que empeora progresivamente.
Conforme la vértebra va siendo destruida, la médula puede ser acometida causando intenso dolor y alteraciones neurológicas, incluyendo hasta parálisis de los miembros.
Tuberculosis urinaria
La tuberculosis urinaria cursa con síntomas similares a la infección urinaria, pero sin respuesta a los antibióticos y con urocultura negativa. Si no se trata a tiempo, puede llevar a deformidades del sistema urinario e insuficiencia renal terminal.
Tuberculosis cerebral
Es la forma más grave de tuberculosis, pudiendo evolucionar como una meningitis tuberculosa o con la formación de tuberculos cerebrales, especies de tumores en el sistema nervioso central.
Todavía existen la tuberculosis de los ojos, de los intestinos, de la piel, del corazón, del peritoneo, etc.
Para saber más detalles sobre los síntomas de la tuberculosis, lea también: 10 SÍNTOMAS DE LA TUBERCULOSIS.
diagnóstico
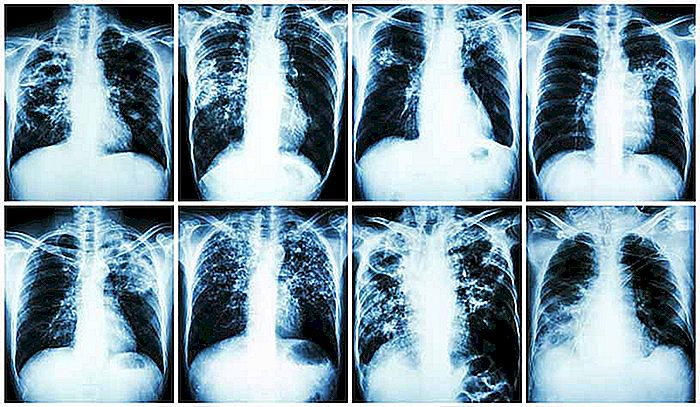
El diagnóstico de la tuberculosis pulmonar se realiza a través de la historia clínica, de la radiografía de tórax y del examen de esputo (catarro). Este último es el examen que identifica la presencia del bacilo de Koch.
 La presencia del bacilo en el examen de esputo es lo que hace al paciente contagioso. Una vez que el tratamiento ha sido iniciado, el paciente dejará de tener la bacteria en el esputo después de 15 días, en promedio.
La presencia del bacilo en el examen de esputo es lo que hace al paciente contagioso. Una vez que el tratamiento ha sido iniciado, el paciente dejará de tener la bacteria en el esputo después de 15 días, en promedio.
Las infecciones extrapulmonares, en general, ocurren años después de la infección pulmonar (o de la contaminación asintomática). El diagnóstico de las formas extrapulmonares es habitualmente hecho por la biopsia del órgano acometido.
La radiografía de tórax es importante porque puede detectar lesiones pulmonares antiguas en pacientes que desconocen el hecho de que ya han tenido tuberculosis. Estas lesiones, llamadas "cuevas", pueden reactivarse, causando un nuevo cuadro de tuberculosis pulmonar.
¿Cómo saber si usted es portador asintomático de la bacteria de la tuberculosis?
Hay una prueba llamada PPD (derivado de proteína purificada), o prueba de la tuberculina, que se realiza a través de la inoculación subcutánea de las proteínas de bacilo de Koch muerto. Después de 48-72h se realiza la evaluación del grado de reacción del cuerpo al material inoculado.
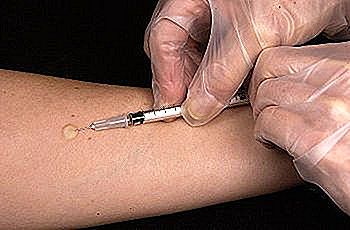
Si el paciente ya ha sido expuesto a la bacteria, su organismo posee anticuerpos que atacan las proteínas inoculadas en la piel.
En personas sanas, una inflamación con el centro endurado mayor de 15 mm (1, 5 cm) se considera positiva. En diabéticos, insuficientes renales crónicos o en profesionales de la salud expuestos a menudo a personas infectadas, un resultado mayor de 10 mm (1 cm) también se considera positivo. Para pacientes con SIDA u otra causa de inmunosupresión, 5 mm (0, 5 cm) ya se considera positivo.
La prueba de PPD sólo queda positiva 12 semanas después de la contaminación. No sirve el PPD apenas unos días después del contacto con alguien supuestamente contagioso. Incluso si usted ha sido infectado, el PPD dará resultado negativo.
Los pacientes con el PPD positivo son candidatos al tratamiento contra la tuberculosis latente, con el objetivo de impedir una futura reactivación del bacilo.
tratamiento
Los pacientes que presentan síntomas de tuberculosis se tratan con un esquema de antibióticos por lo menos 6 meses. El esquema principal se llama MADURO - »R ifampicina, me soniazida, P y E irazinamida tambutol durante 2 meses, seguido por otros 4 meses de rifampicina e isoniazida.
En la mayoría de los casos, la mayoría de las personas que sufren de tuberculosis, que no se sienten atrapadas en el sistema nervioso. En los dos primeros meses de tratamiento este es el único medicamento necesario. En los cuatro meses siguientes, el paciente pasa a tomar comprimidos de isoniazida y rifampicina separados.
El tratamiento de las formas latentes, es decir, pacientes asintomáticos, pero con PPD positivo, se hace sólo con la Isoniazida, también por el período de 6 meses.
El gran problema del control de la tuberculosis es el abandono antes del final de los 6 meses. Como los síntomas mejoran en poco tiempo y los efectos colaterales son comunes, muchos pacientes no completan el tiempo total de tratamiento, favoreciendo el surgimiento de cepas multirresistentes del bacilo de Koch.
Los pacientes dejan de transmitir tuberculosis después de aproximadamente 15 días de tratamiento. Sin embargo, pueden volver a ser bacilíferos (transmisores del bacilo) si no completan el curso de 6 meses de antibióticos.
La tuberculosis no tratada puede llevar a la sepsis grave y muerte.
Vacuna contra la tuberculosis
Hay una vacuna llamada BCG, que forma parte del calendario nacional. Es administrada cuando es niño y sirve para prevenir las formas más graves de la enfermedad, como la tuberculosis diseminada y la meningitis tuberculosa. La vacuna a pesar de disminuir la incidencia de la tuberculosis pulmonar no la evita por completo. Como se hace a partir de bacterias vivas, no debe ser administrada en inmunosuprimidos.
DIETA PARA PACIENTES EN HEMODIÁLISIS
La insuficiencia renal es el término usado para definir la enfermedad en la que los riñones ya no pueden desempeñar sus funciones de forma satisfactoria. La insuficiencia renal puede ser aguda, cuando ocurre súbitamente y dura menos de 3 meses, o crónica cuando la pérdida de función renal es persistente y progresiva. Para

PREDNISONA - Para Que Sirve, Dosis y Cuidados
La prednisona, también conocida por su nombre comercial Meticorten, es un medicamento perteneciente a la clase de los glucocorticoides, uno de los más importantes grupos farmacológicos de la medicina, debido a su utilidad en decenas de enfermedades diferentes. Los corticoides suelen usarse en el tratamiento de enfermedades de origen inflamatorio, alérgico, hormonal, autoinmune e incluso neoplásico. Est