PSORIASIS - Síntomas, Causas y Tratamiento
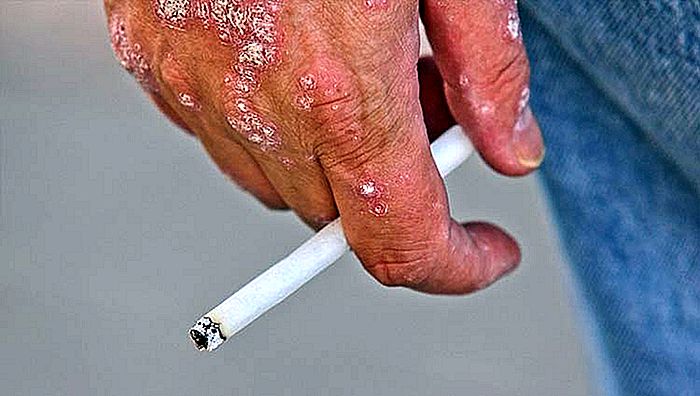

La psoriasis es una enfermedad crónica de la piel, caracterizada por inflamación e hiperproliferación de las células de la capa más superficial, pudiendo provocar lesiones extensas por todo el cuerpo.
El cuadro de psoriasis puede clasificarse en diferentes tipos, de acuerdo con sus manifestaciones clínicas.
En este artículo vamos a abordar los siguientes puntos sobre la psoriasis:
- ¿Qué es la psoriasis?
- Factores de riesgo.
- Tipos.
- Síntomas.
- Tratamiento.
¿Qué es la psoriasis?
La psoriasis es una enfermedad de piel no contagiosa, que surge debido a una rápida reproducción y proliferación de las células de la piel, causando espesamiento, inflamación y descamación. La psoriasis puede causar lesiones discretas o ser una enfermedad grave, con lesiones extensas y comprometimiento de las articulaciones.
La psoriasis es una enfermedad crónica y aún sin cura. La enfermedad acomete a hombres y mujeres en igual proporción y afecta a todas las etnias, pero es más común en los caucásicos (blancos) que en los negros. Las lesiones pueden surgir a cualquier edad, pero son más comunes en los adultos jóvenes.
Todavía no entendemos bien lo que causa la enfermedad. Sin embargo, sabemos que surge de las interacciones de factores genéticos, ambientales y autoinmunes (usted sabe lo que es una enfermedad autoinmune? Entonces, lea: ENFERMEDAD AUTO-INMUNE).
Actualmente se ha prestado mucha atención al papel del linfocito T, uno de nuestros glóbulos blancos (células de defensa), que parece ser el responsable de la inflamación de la piel en la psoriasis. Los linfocitos T normalmente combaten organismos invasores, pero en la psoriasis él inapropiadamente pasa a considerar las células de la piel como agentes intrusos, atacándolas. El ataque del sistema inmune contra la piel, además de causar una intensa inflamación, estimula la producción de nuevas células de la piel para sustituir las lesiones, causando una rápida proliferación de nuevo tejido. Como las células muertas no pueden ser eliminadas tan rápidamente, la piel comienza a ser más gruesa, pues las nuevas capas formadas empujan las antiguas hacia la superficie. De este proceso surgen las lesiones típicas de la psoriasis, que serán explicadas con más detalles al frente.
Factores de riesgo para la psoriasis
Cualquier persona puede desarrollar psoriasis, sin embargo, algunos factores parecen aumentar este riesgo, principalmente en personas genéticamente susceptibles:
- Tabaquismo (lea: MALEFICIOS DEL CIGARRO | Tratamiento del tabaquismo).
- Obesidad (lea: OBESIDAD Y SÍNDROME METABÓLICO | Definiciones y consecuencias).
- Historia familiar de psoriasis.
- Alcoholismo (lea: EFECTOS DEL ALCOHOL | Tratamiento del alcoholismo).
- Estrés físico o psicológico.
- Infecciones bacterianas o virales.
- VIH (lee: SÍNTOMAS DEL VIH Y SIDA (SIDA).
Síntomas de la psoriasis
La psoriasis puede presentarse de forma distinta entre varios pacientes. Hay casos de personas con lesiones discretas y casos de personas con lesiones por casi toda la piel. Las lesiones típicas de la psoriasis son placas de piel seca y rojiza, con descamación plateada / blanquecina. Estas lesiones pueden causar intensa picazón y / o dolor.
El cuadro de psoriasis puede clasificarse en diferentes tipos, de acuerdo con las manifestaciones clínicas. La mayoría de las personas que sufren de psoriasis en las placas, psoriasis gutata, psoriasis invertida, psoriasis eritrodérmica, psoriasis ungueal, psoriasis pustulosa y artritis psoriásica. Vamos a hablar brevemente de cada una de ellas.
- placa de psoriasis:
Es el tipo más común, correspondiendo a cerca del 90% de los casos. Son lesiones en placas, ovales, distribuidas simétricamente en el coro cabelludo, codos, rodilla, ombligo y espalda. También pueden aparecer en las manos, los pies y la cara. Las placas son rojizas, discretamente elevadas, con bordes bien definidos y escamación seca blanquecina. Las lesiones suelen tener de 1 a 10 cm de diámetro y pueden ser múltiples o pocas lesiones aisladas. Las placas suelen ser asintomáticas, pero algunos pacientes se quejan de picazón.
- La psoriasis guttata:
Es la psoriasis que se manifiesta como microlesiones. Son múltiples lesiones en forma de gota, menores de 1 cm, afectando generalmente el tronco y la parte superior de los miembros. Las lesiones de psoriasis en gotas aparecen bruscamente, por lo general después de un bastidor de la faringitis o amigdalitis por estreptococos (es decir: dolor de garganta | FARINGITIS | amigdalitis). Este tipo de psoriasis puede desaparecer para siempre o presentarse recidivas cada vez que hay crisis de faringitis.
- La psoriasis invertida:
En esta forma, las lesiones surgen predominantemente en áreas de pliegues, como axilas, ingle, glúteos, senos y región genital. Es más común en personas obesas y empeora con la fricción y la humedad del sudor. La psoriasis invertida causa lesiones rojiza, pero sin descamación, a menudo confundida con lesiones fúngicas o bacterianas.
- psoriasis ungueal:
El acometimiento de las uñas por la psoriasis, ya sea de las manos y de los pies, puede ocurrir aisladamente o acompañado por las lesiones de la piel. Las lesiones típicas son pequeñas depresiones (agujeros), espesamiento y una tonalidad amarillenta de las uñas.
- psoriasis pustulosa:
La psoriasis pustulosa es una forma inusual que se caracteriza por la aparición rápida de lesiones rojiza, dolorosas y con pústulas (burbujas con pus) en su superficie. La forma localizada, que se restringe a las manos ya los pies, y una forma diseminada, la variante más grave, que se asocia a la fiebre, escalofríos, postración y hepatitis (lea: HEPATITIS | Tipos, causas y síntomas). Estas lesiones presentan pus, pero son estériles, es decir, no están contaminadas por gérmenes y no son contagiosas.
- la psoriasis eritrodérmica:
Es la forma más rara de psoriasis. En este tipo se producen lesiones rojiza, dolorosas y descamativas difusamente por más del 80% de la superficie corporal. Es una forma grave de psoriasis, siendo una emergencia médica, pues la piel toda inflamada pierde su condición de barrera contra gérmenes del medio externo, dejando al paciente expuesto a infecciones graves.
- La artritis psoriásica:
El acometimiento de las articulaciones con artritis (inflamación de las articulaciones) es una complicación que ocurre en cerca del 10% de los casos de psoriasis (lea: ARTRITE y ARTROSIS) Síntomas y diferencias). La artritis suele ocurrir en las manos o en los pies y puede ser deformante. Las lesiones en las uñas suelen ser comunes. No existe una relación entre la gravedad de las lesiones de la piel con el riesgo de desarrollar la artritis.
Como ya se ha dicho, la inmensa mayoría de los casos de psoriasis se presenta como psoriasis en placa. El cuadro suele ser de una enfermedad crónica de evolución cíclica, con períodos de exacerbación alternando con períodos de remisión. El 25% de los pacientes presentan períodos de remisión completa, quedando temporalmente sin lesiones. A pesar de ser una enfermedad sin cura, hasta el 80% de los casos son considerados de gravedad leve o moderada.
Algunos medicamentos están asociados a exacerbaciones de las lesiones de piel, entre ellas: propranolol, captopril, anti-inflamatorios y litio. El estrés, el frío, la exposición solar excesiva, el abuso de alcohol y las infecciones también son factores que pueden exacerbar la enfermedad.
Los pacientes con psoriasis presentan un mayor riesgo de que también tengan enfermedades cardiovasculares, síndrome metabólico, enfermedades malignas, principalmente linfomas (lea: LINFOMA HODGKIN | LINFOMA NO HODGKIN | Síntomas y pronóstico) y enfermedad inflamatoria intestinal (lea: ENFERMEDAD DE CROHN | RETOCOLITE ULCERATIVA | tratamiento).
El diagnóstico se realiza clínicamente a través de la historia clínica y del examen de las lesiones dermatológicas. En casos atípicos, la biopsia de piel puede ser hecha, pero ésta es raramente necesaria.
Tratamiento de la psoriasis
Desafortunadamente, la psoriasis es una enfermedad que no tiene cura. Sin embargo, existen varios tratamientos disponibles que pueden reducir los síntomas de la enfermedad. El tratamiento a ser indicado depende de la gravedad de la enfermedad, del costo, de la conveniencia y de la respuesta individual a la terapéutica. Habitualmente, una combinación de terapias distintas es una forma más utilizada para tratar la psoriasis.
En las formas más blandas, el tratamiento puede ser hecho por vía tópica, es decir, con medicamentos aplicados directamente sobre la piel, sean en loción, crema o pomada.
1- Tratamiento tópico de la psoriasis
Hidratantes y ceratolíticos
Todo el paciente con psoriasis debe acostumbrarse a usar hidratantes, incluso si la enfermedad está en remisión. Las opciones para hidratar la piel incluyen crema de urea, ceramidas, vaselina (con o sin ácido acetilsalicílico) o lactato de amoníaco. La hidratación de la piel debe ser hecha preferentemente después del baño.
corticosteroides
Entre los medicamentos tópicos, los corticoides son los más utilizados, ya que son drogas capaces de disminuir la inflamación de la piel (lea: PREDNISONA Y CORTICOIDES | efectos colaterales). Existen varias formulaciones tópicas a base de corticoides para el tratamiento de la psoriasis, incluyendo hidrocortisona, betametasona, clobetasol, fluocinonida, etc. Algunos de estos corticoides son más o menos potentes, indicados de acuerdo con la necesidad de cada paciente.
Análogos de la vitamina D
Las pomadas a base de vitamina D, como el calcipotriol o el calcitriol, se pueden utilizar junto o sustituir los corticoides. No suelen indicarse para su uso en la cara debido al riesgo de fotosensibilidad. Los análogos de la vitamina D son más eficaces cuando se utilizan junto con algún corticoide.
alquitrán
El alquitrán es una sustancia obtenida a partir de carbón, usada en el tratamiento de la psoriasis desde hace muchos años. Preparaciones con alquitrán están disponibles en champús, cremas, aceites o lociones para ser aplicados sobre la piel o el cuero cabelludo. Los medicamentos a base de alquitrán no causan efectos colaterales graves, pero pueden manchar la piel, el cabello y la ropa. Se utilizan generalmente junto con corticosteroides o con tratamientos de luz ultravioleta (explicado más adelante).
Inhibidores de calcineurina
Los inhibidores de la calcineurina son medicamentos con acción inmunológica y también se pueden utilizar por vía tópica. Las opciones son el tacrolimos o pimecrolimos en crema, usados especialmente en la cara y en los pliegues de la piel, tales como la axila o debajo de los senos.
2 - Luz ultravioleta para la psoriasis
La exposición a la luz ultravioleta es otra forma efectiva de tratar la psoriasis. El tratamiento se puede realizar en clínicas dermatológicas, con exposición a la radiación artificial de UVB y UVA, pero esta forma a pesar de ser bastante eficaz, suele ser cara. De forma más simple, si el paciente vive en áreas con amplia exposición solar durante todo el año, como es el caso de la mayoría de los estados de Brasil, puede ser alentado a tomar cortos baños diarios de sol, en el período de la mañana o al final de la tarde.
El gran problema de la terapia con luz ultravioleta a largo plazo es el riesgo mayor de desarrollo de cáncer de piel (lea: MELANOMA MALIGNO | Cáncer de piel).
3- Medicamentos por vía oral
metotrexato
El metotrexato es una droga inmunosupresora que se utiliza para tratar las formas más graves de la psoriasis. Los resultados suelen tardar 3 meses en aparecer. Como hay riesgo de lesión del hígado, aconsejamos a los pacientes a no ingerir bebidas alcohólicas durante el tratamiento.
acitretina
La acitretina es un retinoide (derivado de la vitamina A), también indicado en el tratamiento de las formas más agresivas de psoriasis. La mejora de las lesiones comienza a aparecer con 1 mes de tratamiento, pero son precisos hasta 6 meses para que la droga ejerza sus efectos máximos.
Otras drogas
Varias otras drogas inmunosupresoras se han utilizado en el tratamiento de la psoriasis. Entre ellas podemos citar: ciclosporina, azatioprina, etanercepte, infliximab y adalimumab.
Como se pudo ver, hay un gigantesco arsenal de medicamentos contra la psoriasis. En medicina, este exceso de opciones generalmente ocurre cuando no existe una droga claramente superior y con efectos curativos. Ninguno de los tratamientos citados anteriormente es capaz de curar la psoriasis, pero, en la mayoría de los casos, la enfermedad logra ser bien controlada, proporcionando buena calidad de vida al paciente.
CAUSAS DE SANGRE EN LA URINA - HEMATÚRIA
La presencia de sangre en la orina es un hallazgo que suele causar gran preocupación en los pacientes. Es obvio para todo el mundo que la pérdida de sangre en la orina no es un acontecimiento normal. En general, una orina rojiza o con coloración oscura suele indicar que hay algo malo en el sistema genitourinario. U
NEFROPATIA MEMBRANOSA - Causas, SIntomas y Tratamiento
introducción La nefropatía membranosa, también llamada glomerulonefritis membranosa o glomerulopatía membranosa, es una enfermedad de origen renal que provoca lesión en los microscópicos filtros de los riñones, llevando a la pérdida de grandes cantidades de proteínas en la orina y, a menudo, al desarrollo del síndrome nefrótico. En los ca