LÚPUS ERITEMATOSO SISTÉMICO - Síntomas y Tratamiento


El lupus tal vez sea la más característica de las enfermedades autoinmunes. Es una enfermedad riquísima en hallazgos clínicos y aún poco comprendida. El lupus puede atacar piel, riñones, articulaciones, pulmón, corazón, vasos sanguíneos, células de la sangre, sistema nervioso, tracto gastrointestinal entre otros órganos y tejidos.
Para una mejor comprensión del texto, sugerimos también la lectura del texto sobre enfermedades autoinmunes, que se puede acceder a través del siguiente enlace: ENFERMEDAD AUTOIMUNE - Causas y síntomas.
¿Qué es lupus?
La enfermedad del lupus se caracteriza por la producción de varios autoanticuerpos, o sea anticuerpos que atacan el propio cuerpo. Entre los auto-anticuerpos comunes del lupus hay uno contra el núcleo de las células y otro contra el ADN del propio paciente. Sólo por ahí ya se puede imaginar el estrago que la enfermedad puede causar, ya que ella crea anticuerpos contra estructuras esenciales a nuestra vida.
No se sabe por qué el cuerpo comienza a producir esos anticuerpos. Hay probablemente una asociación de factores genéticos, pues la enfermedad es más común cuando hay historia familiar positiva, y factores ambientales aún no identificados. La enfermedad es nueve veces más común en mujeres que hombres y ocurre en todas las edades, siendo más prevalente entre 20 y 40 años.
El lupus es una enfermedad de difícil tratamiento y en casos graves requiere el uso de drogas inmunosupresoras pesadas. Al mismo tiempo que es un desafío tratarla, es una patología que muestra cuánto ha avanzado la medicina en las últimas décadas. En la década del 50, más del 60% de los pacientes morían antes de cumplir cinco años de enfermedad. Hoy el 80% sobrevive por al menos veinte años.
Síntomas del lupus eritematoso sistémico.
La siguiente ilustración hace un resumen de las principales enfermedades y síntomas del lupus. El paciente con lupus no tendrá obligatoriamente todos estos síntomas. Hay casos de lupus con pocos síntomas y hay casos con muchos síntomas, así como hay casos graves y casos más blandos.
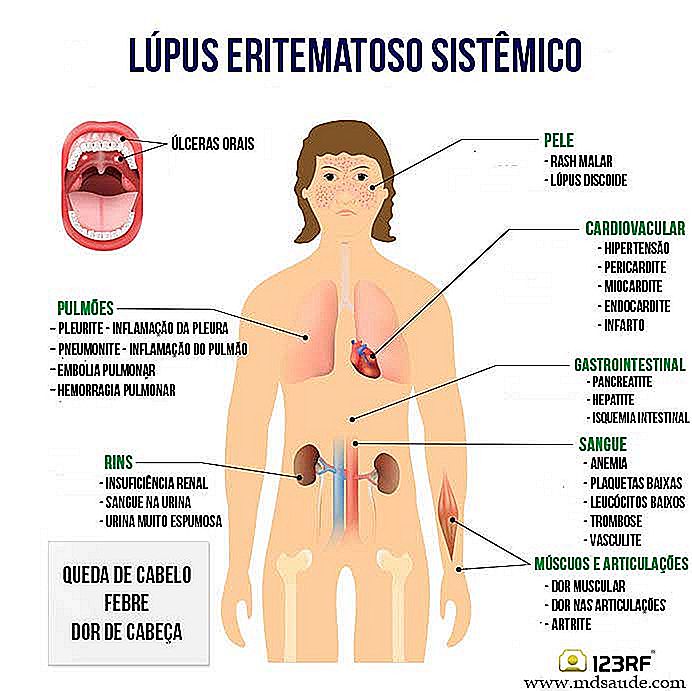
a) Síntomas articulares del lupus
El acometimiento de las articulaciones ocurre en hasta el 95% de los pacientes con lupus. Las dos principales manifestaciones son la artritis (inflamación de la articulación) y la artralgia (dolor articular sin signos inflamatorios). Muchas veces estos síntomas surgen años antes del diagnóstico definitivo de lupus.
La artritis y la artralgia del lupus tienen algunas características que las diferencian de las otras enfermedades que también afectan a las articulaciones:
- Son migratorias, o sea, los dolores cambian de articulaciones en cuestión de 24-48 horas. Un día duelen las rodillas, en el otro el puño, en un tercer el hombro, luego vuelve a la rodilla, etc.
- La participación es simétrica, es decir, cuando una rodilla duele, el otro también.
- Suele presentarse como poliartritis o poliartralgia, lo que significa que varias articulaciones donan al mismo tiempo. El acometimiento de una sola articulación habla a favor de otros diagnósticos, como la gota (lea: SINTOMAS DE LA GOTA Y ÁCIDO ÚRICO) o artritis séptica.
- En general, la articulación duele mucho más que la apariencia de ella puede sugerir para quien examina.
Las articulaciones más comúnmente acometidas son las de las manos y dedos (falanges), puño y rodillas.
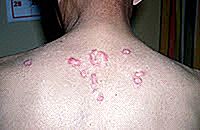
b) Síntomas dermatológicos del lupus
Otro órgano muy frecuentemente acometido es la piel. Hasta el 80% de los pacientes con lupus presentan algún tipo de implicación cutánea, principalmente en las áreas expuestas al sol.
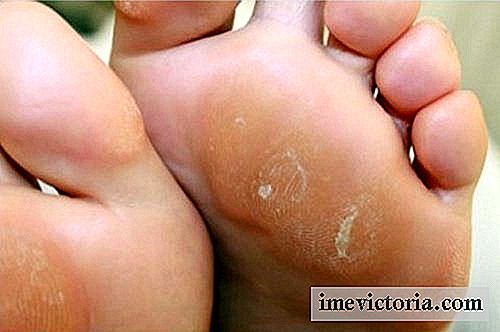
Las lesiones típicas incluyen la rash de malar o erupción en el ala de mariposa. Se trata de un área rojiza que encubre las mejillas y la nariz como se puede ver en la foto del inicio del artículo.
El rash malar aparece en al menos el 50% de los pacientes, suele durar algunos días y recurre siempre que hay exposición solar. La exposición prolongada a las luces fluorescentes también puede desencadenar lesiones cutáneas del lupus.
Otra lesión dermatológica común es el lupus discoide, que se caracteriza por placas redondeadas y rojizas, más comunes en la cara, cuello y cuero cabelludo.
El lupus discoide puede formar parte del cuadro del lupus sistémico, o ser la única manifestación de la enfermedad. En este último caso, el pronóstico es mejor, ya que no hay implicación de otros órganos.
Los pacientes con lupus discoide aislado presentan un 10% de probabilidad de evolucionar hacia el lupus eritematoso sistémico. Cuanto más numerosas son las lesiones de disco, mayor es el riesgo de evolución para otros órganos.
Otras lesiones dermatológicas comunes son la pérdida de cabello, que puede acometer no sólo el cuero cabelludo, sino también cejas, pestañas y barba.
Las ulceras orales similares a las aftas son comunes, sin embargo, con la diferencia de ser normalmente indoloras (lea: CAUSAS Y TRATAMIENTO DE LA AFTA).
El fenómeno de Raynaud es un cambio en la coloración de los miembros causados por espasmo de los vasos sanguíneos. El espasmo de las arterias provoca una repentina falta de sangre dejando la mano pálida. Si el espasmo persiste, la falta de sangre hace que la mano que estaba pálida empiece a quedar arrojada. Esta isquemia puede causar mucho dolor. Cuando el espasmo desaparece, el rápido retorno de la sangre deja la piel caliente y bien rojiza.
El fenómeno de Raynaud no es exclusivo del lupus y puede ocurrir incluso en personas sin enfermedad alguna diagnosticada. Frío, cigarrillo y cafeína pueden ser desencadenantes para ese síntoma.
c) Acumulación renal en el lupus
Hasta el 75% de los pacientes con lupus desarrollarán alguna lesión renal durante el curso de su enfermedad.
El hallazgo más común es la pérdida de proteínas en la orina, llamada proteinuria (lea: PROTEINÚRIA, URINA ESPUMOSA Y SÍNDROME NEFRÓTICA).
Otros hallazgos importantes son:
- Hematuria (sangre en la orina), que puede ser macroscópica o microscópica (lea: HEMATÚRIA - URINA CON SANGRE).
- Elevación de la creatinina sanguínea (lea: ¿USTED SABE QUÉ ES CREATININA?) Que indica insuficiencia renal (lea: INSUFICIENCIA RENAL CRÓNICA).
- Hipertensión (lea: SINTOMAS Y TRATAMIENTO DE LA HIPERTENSIÓN).
El acometimiento renal más común es la glomerulonefritis (lesión del glomérulo renal) causada por los autoanticuerpos (lea: ¿QUÉ ES UNA GLOMERULONEFRITE?). Hay básicamente cinco tipos de glomerulonefritis por el lupus, reunidos por el término nefritis lúpica. Son ellas:
Nefritis lúpica clase I - Glomerulonefritis mesangial mínima.
Nefritis lúpica clase II - Glomerulonefritis proliferativa mesangial.
Nefritis lúpica clase III - Glomerulonefritis proliferativa focal.
Nefritis lúpica clase IV - Glomerulonefritis proliferativa difusa.
Nefritis lúpica clase V - Glomerulonefritis membranosa.
Las clases III, IV y V son las más graves, siendo la glomerulonefritis proliferativa difusa (clase IV) a la que presenta peor pronóstico. La glomerulonefritis mesangial mínima (clase I) es la más blanda.
La nefritis lúpica es clasificada en clases porque cada una de estas lesiones presenta pronóstico y tratamientos distintos. Por eso, la identificación de qué tipo de nefritis lúpica el paciente posee es de gran importancia.
Sólo con los datos clínicos no es posible establecer qué tipo de nefritis lúpica estamos tratando, ya que proteinuria, hematuria e insuficiencia renal son hallazgos comunes en las nefritas tipo II, III, IV y V. Por eso, todo paciente con lupus manifestando señales de La enfermedad en los riñones debe someterse a la biopsia renal (lee: ENTENDA LA BIÓPSIA RENAL) para identificar qué tipo de lesión en el glomérulo que los autoanticuerpos están causando.
Es perfectamente posible que un paciente presente más de una clase de nefritis lúpica al mismo tiempo.
Las clases I y II no suelen requerir tratamiento específico, pero las clases III, IV y V como presentan peor pronóstico y gran riesgo de insuficiencia renal terminal, normalmente se tratan con drogas inmunosupresoras pesadas. Las más comunes son corticoides (cortisona), ciclofosfamida, ciclosporina, micofenolato mofetilo y azatioprina.
Los pacientes no tratados o que no presentan buena respuesta a las drogas, inevitablemente terminan necesitando hemodiálisis (lea: ¿QUÉ ES HEMODIÁLISIS? COMO ELLA FUNCIONA?).
d) Cambios sanguíneos en el lupus
Los auto-anticuerpos también pueden atacar las células sanguíneas producidas por la médula ósea. La alteración más común es la anemia, que ocurre no sólo por la destrucción de los hematíes, sino también por la inhibición de la producción en la médula ósea (lea: SÍNTOMAS DE LA ANEMIA).
Otra alteración hematológica común es la disminución de los glóbulos blancos (leucocitos), llamada leucopenia. El mecanismo es el mismo de la anemia, la destrucción e inhibición de su producción. Siguiendo el mismo raciocinio también podemos encontrar la reducción del número de plaquetas, llamado trombocitopenia.
Cuando tenemos caída de los tres linajes sanguíneos al mismo tiempo (hematíes, leucocitos y plaquetas) damos el nombre de pancitopenia.
Cualquiera de estas alteraciones puede ser fatal, ya sea por grave anemia, por infecciones debido al bajo recuento de glóbulos blancos o por sangrados espontáneos debido a la caída de las plaquetas.
El aumento de los ganglios linfáticos y del bazo también son un hallazgo común en el lupus y pueden ser confundidos con linfoma (lea: ¿QUÉ ES UN LINFOMA?).
Otro problema común en el lupus es el surgimiento de trombosis. El síndrome del anticuerpo antifosfolípido es una enfermedad que ocurre con frecuencia en los pacientes con lupus y está asociada a la formación de múltiples trombos, tanto en las arterias como en las venas, pudiendo llevar a cuadros de AVC, infarto renal, isquemia de los miembros, trombosis venosa de las piernas y embolia pulmonar (lea: EMBOLIA PULMONAR).
e) Acometimiento de los vasos sanguíneos en el lupus
Además de las trombosis que ocurren con el síndrome del anticuerpo antifosfolípido, los auto-anticuerpos del lupus pueden atacar los vasos sanguíneos directamente, causando lo que llamamos vasculitis. La vasculitis puede acometer cualquier vaso del cuerpo, pudiendo lesionar piel, ojos, cerebro, riñones ...
Para saber más sobre vasculitis, lea: SABE QUE ES VASCULITE
f) Síntomas del sistema nervioso en el lupus
El lupus puede cursar con síndromes neurológicos y psiquiátricos.
Las lesiones neurológicas ocurren por trombosis y vasculitis, que acaban por provocar AVC (lea: ENTENDA EL AVC - ACCIDENTE VASCULAR CEREBRAL).
Los cambios psiquiátricos también pueden ocurrir debido al lupus. Las más comunes son la psicosis, donde el paciente comienza a tener pensamientos extraños y alucinaciones, y la demencia, con pérdida progresiva de la memoria y de la capacidad de efectuar tareas simples.
g) Otros órganos afectados por el lupus
Virtualmente cualquier órgano del cuerpo puede ser acometido por los anticuerpos del lupus. Derrame pericárdico y derrame pleural (agua en la pleura y en el pericardio) (lea: DERRAME PLEURAL - Tratamiento, síntomas y causas) se encuentran comunes. Las afecciones del sistema gastrointestinal, de los pulmones, infartos de miocardio, lesiones en las válvulas cardíacas y pancreatitis (lea: PANCREATITE CRÓNICA Y PANCREATITE AGUDA) también pueden ocurrir.
Otros hallazgos muy prevalentes en el lupus son el cansancio (fatiga), la pérdida involuntaria de peso y fiebre baja constante.
Diagnóstico del lupus
El diagnóstico de lupus se realiza a través de los hallazgos clínicos y de la dosificación de anticuerpos en la sangre. Lo principal es la ANA (anticuerpos antinucleares en Portugal) (leer: ¿QUÉ ES FAN (anticuerpos antinucleares)?), El anticuerpo de las proteínas del núcleo celular.
El FAN está casi siempre presente en los casos de lupus, pero también puede ocurrir en otras enfermedades autoinmunes como hipotiroidismo de Hashimoto, artritis reumatoide, esclerodermia, etc.
El FAN, sin embargo, puede eventualmente estar positivo en personas normales. Por lo tanto, su presencia no necesariamente confirma la enfermedad, pero su ausencia aleja el diagnóstico de lupus en casi el 100%. Los casos de lupus discoide aislado, sin acatamiento sistémico, son la excepción, pudiendo no tener el anticuerpo FAN positivo.
La presencia de otros dos anticuerpos está muy asociado al lupus: Anti-Sm y anti-DNA (ds). La presencia de síntomas típicos, FAN positivo y uno de estos dos anticuerpos cierran el diagnóstico de lupus.
Tratamiento del lupus
El tratamiento se realiza normalmente con corticoides (lea: INDICACIONES Y EFECTOS DE PREDNISONA Y CORTICOIDES), cloroquina y antiinflamatorios. Los casos más severos requieren drogas más pesadas como ciclofosfamida, micofenolato mofetilo, azatioprina y el propio corticoide en dosis elevadas.
En 2011 se aprobó otra droga para el lupus, llamada Belimumab (Benysta®). Este medicamento es un anticuerpo sintético contra nuestros linfocitos B, las células de defensa que producen los autoanticuerpos del lupus. El Belimumab debe ser usado en conjunto con las actuales drogas y parece reducir la actividad de la enfermedad y los números de recaídas. Sin embargo, es importante subrayar que los estudios con esta droga no incluyeron pacientes que ya han utilizado ciclofosfamida anteriormente o que tienen lesión renal o neurológica por el lupus. Esto significa que la droga se ha probado sólo en pacientes con casos más blandos de la enfermedad. Otro dato es que en los dos estudios conducidos, la droga tuvo eficacia mucho menor en pacientes afrodescendientes, pareciendo no ser una buena opción para este grupo étnico.
En casos muy graves, con vasculitis difusa, hemorragia pulmonar, lesiones neurológicas, etc., puede ser necesario el tratamiento con plasmaféresis (lea: ENTENDA LO QUE ES PLASMAFÉRESE) para reducir el número de auto-anticuerpos circulantes.
Los pacientes con lupus pueden alternar fases de crisis y fases de remisión. Algunos pacientes logran quedarse años sin síntomas de la enfermedad. Algunos factores favorecen la reactivación de la enfermedad en los pacientes en remisión.
- Exposición al sol.
- Estrés físico o mental.
- Embarazo.
- Infecciones.
- Cigarrillo.
- Abandono del tratamiento.
WOLFF-PARKINSON-WHITE - Síntomas, Causas y Tratamiento
En 1930, los cardiólogos Louis Wolff (1898 - 1972), John Parkinson (1885 - 1976) y Paul White (1886 - 1973) describieron 11 casos de pacientes que presentaban un cuadro de arritmia cardiaca relacionada con la existencia de una vía eléctrica extra en el corazón, que conecta los atrios a los ventrículos y hacía que los impulsos eléctricos cardíacos se propagaran de forma anómala. En home

BENEFICIOS PARA SALUD DE LA ÔMEGA 3
La omega 3 es una familia de ácidos grasos sanos, que parecen tener diversos efectos benéficos en el organismo, principalmente en el sistema cardiovascular y en el cerebro. El interés de la medicina en la omega 3 surgió cuando se descubrió que los esquimales eran un grupo con baja incidencia de enfermedades cardiovasculares, a pesar de tener una dieta con elevada cantidad de grasas, lo que en la época parecía una contradicción. Las in