COLITE PSEUDOMEMBRANOSA - Diarrea por Clostridium difficile
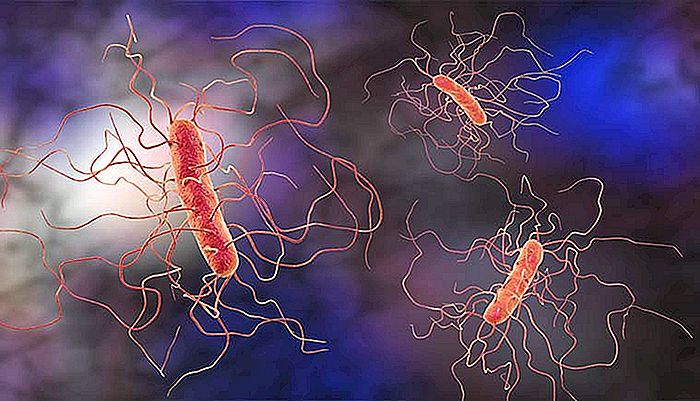

El sistema digestivo humano alberga más de 1000 especies de microorganismos. Nuestra flora gastrointestinal natural es inofensiva y, muchas veces, beneficiosa en condiciones normales, pues auxilia en la digestión de alimentos y dificulta la proliferación de bacterias virulentas venidas del exterior.
Sin embargo, cuando el equilibrio entre estos miles de microorganismos naturales se rompe, se eleva el riesgo de crecimiento incontrolado de microbios patógenos, capaces de provocar infección intestinal.
Uno de gérmenes con el mayor potencial para causar infecciones en el caso de la proliferación normal por encima es el Clostridium difficile bacteria, un organismo capaz de causar marcos de colitis pesada (inflamación de la pared del colon) y diarrea.
En este artículo vamos a hablar acerca de la infección por el bacteria Clostridium difficile y la colitis pseudomembranosa, una forma grave de la infección intestinal.
Si desea leer sobre otras causas de diarrea infecciosa, visite los siguientes enlaces:
- VÓMITO Y DIARREA | Gastroenteritis viral.
- DIARREA | Causas y tratamiento.
- EXAME PARASITOLÓGICO DE FEZES | Búsqueda de gusanos.
¿Cuál es Clostridium difficile
Clostridium difficile es una bacteria productora de toxinas que es por lo general presente en aproximadamente el 3% de los adultos sanos y hasta un 20% de los pacientes hospitalizados, particularmente los sometidos a tratamiento con antibióticos. En los ancianos internados en centros de cuidados prolongados, la tasa de contaminación llega a ser del 50%.
El Clostridium difficile suele ser inofensivo en personas sanas, pues su proliferación es controlada por cientos de otras especies de bacterias, hongos y protozoarios que habitan nuestro tracto intestinal. Sin embargo, en personas que hacen uso repetido o prolongado de antibióticos, la flora intestinal natural puede sufrir una grave alteración, favoreciendo la proliferación de cepas causantes de enfermedades.
El Clostridium difficile no es una bacteria que ataca directamente el colon. Su problema reside en que es una productora de toxinas irritantes a la pared del intestino. Cuando la bacteria se multiplica violentamente, una gran cantidad de toxinas son producidas, llevando a la colitis (inflamación del colon) y diarrea profusa.
Los pacientes de C. difficile en las heces eliminan la misma en forma de esporas, que pueden contaminar el medio ambiente (ropa, objetos, ropa de cama, toallas ...) y la gente alrededor. Para individuos sanos, como los familiares, esta contaminación es poco relevante, pues el sistema inmunológico y la flora intestinal son capaces de controlar la infección. Sin embargo, en un ambiente hospitalario, donde hay muchos ancianos debilitados y personas con sistema inmunológico comprometido, esto puede generar brotes de colitis en varios pacientes internados. Por lo tanto, cualquier paciente identificado como portador de Clostridium difficile debe ser colocado en aislamiento de contacto hasta que se erradique la bacteria.
Los síntomas de la colitis por Clostridium difficile
La infección con C. difficile puede causar cuatro presentaciones clínicas diferentes:
1- portador asintomático: pacientes hospitalizados menudo se someten a cambios en sus flora intestinal y pueden llegar a ser portadores de la bacteria Clostridium difficile. Se llaman cargadores asintomáticos aquellos que poseen la bacteria, eliminan la misma en las heces, pudiendo contaminar el ambiente y otros pacientes, pero no presentan ningún síntoma. Estos pacientes son habitualmente personas con un sistema inmunológico fuerte, que se curan solas semanas después de haber regresado a su casa.
2 La diarrea Clostridium difficile: en los pacientes que desarrollan síntomas, la diarrea es la manifestación clínica más frecuente. Colitis provocada por C. difficile suele causar diarrea acuosa severa, que puede hacer que el paciente tiene varios movimientos intestinales por día. Cólicos abdominales, fiebre baja y leucocitosis (aumento del número de leucocitos en el hemograma) son otras manifestaciones comunes. La fiebre por encima de 38, 5ºC es una señal de gravedad.
La colitis C. difficile se relaciona generalmente con la reciente administración de antibióticos. El cuadro puede iniciarse durante el tratamiento o hasta 5 a 10 días después del final del antibiótico (s). En casos raros, colitis debido a Clostridium difficile sólo puede aparecer semanas después del final del tratamiento.
Los antibióticos más frecuentemente implicados con la proliferación de C. difficile son las fluoroquinolonas (por ejemplo, ciprofloxacino, levofloxacino y norfloxacino), clindamicina, cefalosporinas y penicilinas. Sin embargo, casi todos los antibióticos, incluyendo la vancomicina y metronidazol, que se utilizan comúnmente en el tratamiento de Clostridium difficile, pueden facilitar la aparición de colitis.
3 colitis pseudomembranosa: La colitis es un marco un poco más grave que la anterior uno, con diarrea que puede alcanzar los 15 movimientos intestinales al día, el dolor abdominal más intenso y presencia de sangre y pus en las heces. Su principal característica es la presencia de una pseudomembrana alrededor de la pared del colon, hallazgo que suele ser identificado a través de la colonoscopia (lea: EXAME COLONOSCOPIA).
4- colitis fulminante: a, colitis fulminante más grave, y afortunadamente rara es un marco de inflamación intensa, la dilatación del colon y el gran riesgo de perforación del mismo.
Los factores de riesgo para la infección por Clostridium difficile
El uso reciente de antibióticos es el factor de riesgo más importante para la multiplicación de C. difficile. Cuanto mayor es el espectro de acción, es decir, cuanto mayor es la capacidad antibiótico para conseguir diferentes tipos de bacterias, y el más largo es el tiempo de tratamiento, la mayor es el riesgo de colitis por C. difficile. Los pacientes ancianos, hospitalizados o institucionalizados también presentan un alto riesgo de infección por esta bacteria. El uso crónico de medicamentos que suprimen la acidez gástrica, como el omeprazol, pantoprazol y similares, también parece aumentar el riesgo de contaminación por la bacteria.
Es importante destacar que existen otras causas de diarrea causada por antibiótico que no tienen relación con el C. difficile. De hecho, la mayoría de las personas jóvenes y no hospitalizados que desarrollan diarrea después de usar un antibiótico en particular no ha colitis por Clostridium difficile.
El diagnóstico de la colitis Clostridium difficile
El diagnóstico de la colitis por C. difficile debe investigarse en todos los pacientes hospitalizados, o que recientemente ha sido dado de alta del hospital, para desarrollar tablero de diarrea severa. El uso reciente de antibióticos es una sugerencia importante. Los pacientes no hospitalizados que hayan hecho uso reciente de múltiples antibióticos también pueden desarrollar la infección.
El diagnóstico se hace generalmente mediante el cribado de las toxinas de C. difficile en las heces. La presencia de toxinas en un paciente con diarrea persistente es suficiente para el diagnóstico.
Cuando la búsqueda de las toxinas de C. difficile es negativo pero la sospecha clínica es alta, una colonoscopia se puede realizar para investigar la presencia de seudomembranas, encontrar típica en la colitis pseudomembranosa.
El tratamiento de la colitis por Clostridium difficile
Irónicamente, el tratamiento de la infección por Clostridium difficile se realiza con antibióticos. Para casos leves a moderados, el metronidazol es el antibiótico de elección. En los casos más graves, la vancomicina, por vía oral, debe ser la elección.
En los casos de colitis fulminante, con rompimiento inminente o ya establecido del colon, el tratamiento debe ser quirúrgico, con resección de la región afectada.
En los pacientes con infección recurrente C. difficile, a pesar de un tratamiento adecuado con metronidazol o vancomicina, algunas alternativas se pueden intentar. El trasplante de heces (transplante de microbiota fecal) es una técnica nueva que consiste en la administración de heces de un donante directamente al tracto gastrointestinal del paciente, a través de la colonoscopia o por una sonda gastrointestinal. El objetivo de este tratamiento es para restaurar la flora intestinal natural, la prevención de C. difficile a multiplicarse de nuevo.
Siguiendo el mismo raciocinio, otra opción es la administración de probióticos, que es un medicamento que contiene bacterias si los hongos naturales de la flora intestinal. A pesar de ser más simple, los probióticos tienen resultados inferiores al trasplante de heces, principalmente en los casos de colitis moderada a grave.

DIABETES TIPO 2 - Causas y Factores de Riesgo
La diabetes tipo 2 es la forma de diabetes mellitus más común, afectando a más de 350 millones de personas en todo el planeta. Esta forma de diabetes está en franca expansión, aumentando su incidencia en todos los países, debido principalmente a la mala alimentación y al aumento de casos de obesidad. En lo
¿SERÁ QUE ESTÁ EMBARAZADA? - Guía para las mujeres que están en duda
Una de las dudas que las mujeres en edad fértil a menudo presentan es la posibilidad de estar embarazadas. Incluso aquellas que no desean quedarse embarazadas pueden terminar teniendo relaciones sexuales sin la protección de métodos anticonceptivos, como el condón o la píldora anticonceptiva, pasando a correr el riesgo de presentar un embarazo. Ant



