VITILIGO - Causas, Síntomas y Tratamiento
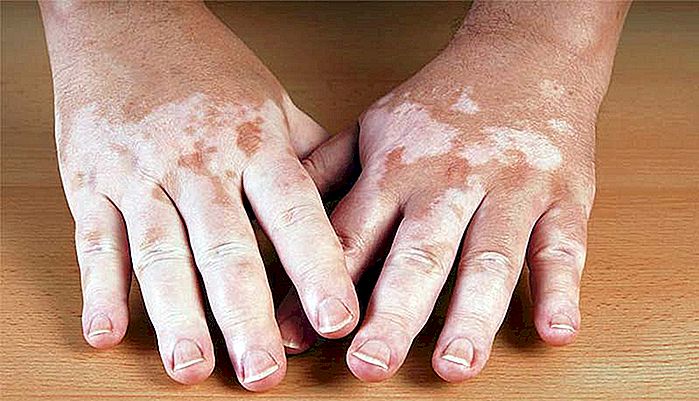

El vitiligo es una enfermedad que afecta a cerca del 1% de la población mundial y causa progresiva despigmentación de la piel, alcanzando todas las etnias, siendo, sin embargo, clínicamente más evidente cuando ocurre en personas de piel más oscura. En este texto vamos a abordar las causas y las actuales opciones de tratamiento para el vitiligo.
¿Cómo surge el vitiligo?
Las causas del vitiligo aún no están bien aclaradas. Los factores genéticos parecen ser importantes, ya que 20 a 30% de los pacientes con vitiligo tienen una historia familiar positiva para la enfermedad. Actualmente se cree que la enfermedad tiene un origen autoinmune, habiendo una producción inapropiada de anticuerpos y linfocitos T (un tipo de glóbulo blanco) contra los melanocitos *, las células responsables de la producción de pigmento de la piel. Si usted no entiende bien el concepto de enfermedad autoinmune, sugerimos la lectura de nuestro texto: ENFERMEDAD AUTOIMUNE.
* Los melanocitos son las células que producen melanina, el pigmento que da color a nuestra piel, que nos protege de la radiación solar. Cuando tomamos el sol nos quedamos con la piel más oscura debido a un aumento de la producción de melanina estimulado por los rayos UV-A y UV-B. Cuanto más oscura la piel, mayor es la protección en cuanto a los efectos nocivos de la radiación solar. La melanina también es responsable del color de los cabellos y los ojos. Los afrodescendientes presentan la piel y los cabellos más oscuros porque producen mucha melanina; los caucásicos tienen piel y cabellos más claros pues producen menos melanina. Albinos tienen piel y cabellos muy claros, pues no producen melanina alguna. Cuando los melanocitos muten y se vuelvan células malignas surge el melanoma, uno de los tipos más agresivos de cáncer de piel (es decir: MELANOMA | cáncer de piel).
Corroborando con la teoría de la enfermedad autoinmune, además de la producción de auto-anticuerpos contra los melanocitos, los pacientes con vitiligo presentan una incidencia mayor de otras enfermedades autoinmunes tales como:
- Tireoiditis de Hashimoto (lea: HIPOTIREOIDISMO (TIREOIDITE DE HASHIMOTO).
- Enfermedad de Graves (lea: HIPERTIREOIDISMO | ENFERMEDAD DE GRAVES | Síntomas y tratamiento).
- Diabetes Mellitus tipo I (lea: DIABETES MELLITUS | Diagnóstico y síntomas).
- Lupus (lea: LÚPUS ERITEMATOSO SISTÉMICO | Síntomas y tratamiento).
- Psoriasis (lea: PSORÍASE | Tipos y síntomas).
Sin embargo, es importante destacar que algunos pacientes con vitiligo no presentan historia familiar positiva ni otras enfermedades autoinmunes asociadas.
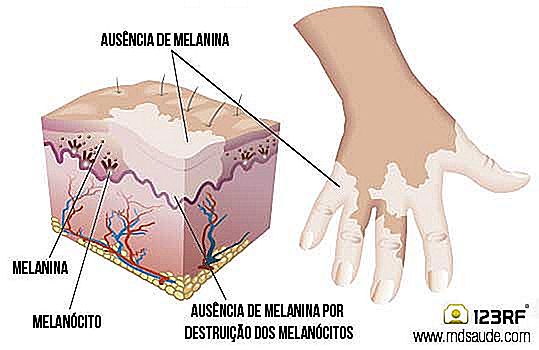
Independiente de la causa, el hecho es que la enfermedad surge debido a la destrucción de los melanocitos. Cuando se realiza biopsia en un área afectada de la piel es posible verificar una ausencia de estas células responsables de la producción de melanina, pigmento natural de la piel.
Síntomas del vitiligo
El vitiligo puede surgir a cualquier edad, pero su pico de incidencia ocurre durante la segunda y tercera décadas de vida.
El vitiligo vulgar es subtipo más común y suele causar placas de despigmentación difusas por el cuerpo. Los lugares más afectados incluyen brazos, manos, pies, rodillas, ombligo, labios y alrededor de la boca, ojo, nariz y genitales.
Las lesiones del vitiligo son más aparentes en personas con piel más oscura y se presentan como manchas claras, en placas, donde es muy fácil delimitar la piel sana de la piel acometida. Las lesiones son generalmente simétricas que afectan al cuerpo bilateralmente. En algunos casos, sin embargo, el vitiligo puede quedar restringido a sólo una mitad del cuerpo.
El vitiligo también puede causar despigmentación de las mucosas como las encías y la pérdida del color de pelos y el cabello.
El vitiligo es una enfermedad progresiva que presenta nuevas despigmentaciones a lo largo del tiempo. Sin embargo, algunos casos no evolucionan y hasta el 10% de los pacientes presentan repigmentación espontánea de las lesiones.
Es imposible saber de antemano cómo evolucionará el vitiligo en cada paciente individualmente. El cuadro clínico es extremadamente imprevisible, pudiendo variar desde pequeñas y pequeñas lesiones restringidas a una región hasta un vitiligo universal donde más del 50% del cuerpo es acometido.
Tratamiento del vitiligo
En pacientes con vitiligo focal, restringido a pequeñas áreas del cuerpo, o en aquellas que ya poseen piel muy clara, el uso de maquillaje para camuflar las lesiones y el protector solar para impedir el bronceado de las áreas sanas, evitando el aumento del contraste, suelen ser soluciones satisfactorias.
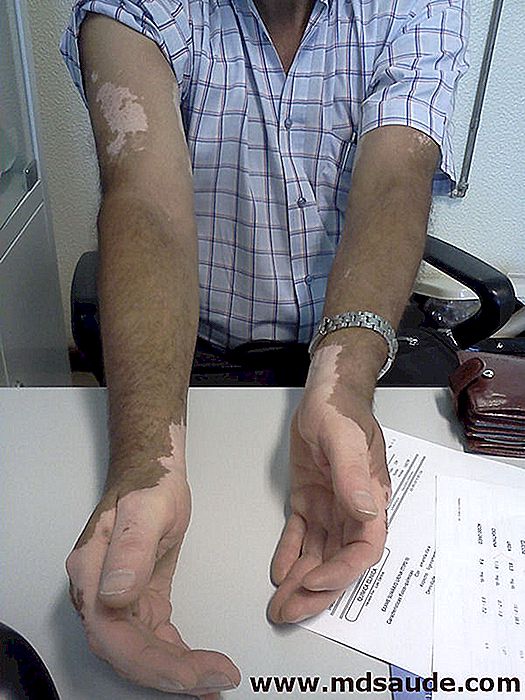
En los pacientes con piel más morena y con lesiones diseminadas, principalmente en la cara, el tratamiento con medicamentos visando la repigmentación es indicado. Cuanto antes se inicie el tratamiento, mejor; sin embargo, la respuesta suele variar mucho de caso a caso.
El uso de pomadas de corticoides (lea: PREDNISONA Y CORTICOIDES | Indicaciones y efectos colaterales) suele ser la primera opción para pacientes con despigmentación en menos del 10% de la superficie corporal. Se necesitan al menos tres meses de tratamiento para notar algún resultado. Los corticoides tópicos presentan como efecto colateral una posible atrofia de la piel, debiendo el paciente ser evaluado por dermatólogo cada cuatro semanas.
Una opción a los corticoides es el tacrolimus o el pimecrolimus tópico; pero todavía está en investigación una posible relación entre el uso de estas dos drogas con un aumento de la incidencia de linfoma (lea: LINFOMA HODGKIN | LINFOMA NO HODGKIN | Síntomas y pronóstico).
La fotoquimioterapia con componentes psoralénicos (sustancias capaces de aumentar la sensibilidad de la piel a los rayos ultravioletas) y posterior exposición a la radiación UV-A es comúnmente denominada "PUVA terapia". Actualmente existe también la opción del uso de radiación con rayos UV-B en vez de rayos UV-A, no habiendo necesidad de sensibilización de la piel con psoralénicos. Este tratamiento se realiza generalmente dos a tres veces por semana por un período de 6 a 12 a meses. Los mejores resultados ocurren en aquellos con vitiligo en menos del 20% del cuerpo.
El uso de terapia láser es otra opción, pero es cara y sólo puede ser usada en pequeñas áreas.
El injerto o trasplante de melanocitos es una opción en los pacientes que presentan enfermedad estable por lo menos dos años. Este tratamiento funciona mejor en los casos de vitiligo con afectación unilateral.
La despigmentación total con hidroquinona es la última alternativa y suele ser indicada en los casos más graves, con acometimiento de más del 50% del cuerpo y ausencia de respuesta a los otros tratamientos. La despigmentación es permanente y deja al paciente muy vulnerable a los efectos maléficos de los rayos solares.
CÓMO TOMAR LA PÍLULA ANTICONCEPCIONAL
La píldora anticonceptiva, también llamada anticonceptivo oral o anticonceptivo oral, es un método de control de natalidad existente en el mercado desde la década de 1960. Si se toma de forma correcta, la píldora anticonceptiva tiene una tasa de falla de sólo el 0, 1%. Sin embargo, en la vida real, por errores en la forma de tomar el medicamento, cerca del 9% de las mujeres que usan la píldora terminan quedando embarazadas, principalmente en el primer año de uso del medicamento. Por lo
ENFERMEDADES Y SINTOMAS DE TIREOIDE
Las hormonas producidas por la glándula tiroide (o tiroides) son esenciales para el desarrollo del sistema nervioso de los niños y para el control metabólico en los adultos, afectando el funcionamiento de prácticamente todos los órganos de nuestro cuerpo. En este texto vamos a explicar cuáles son los signos y síntomas de una tiroides mal funcionante, las diferencias entre hipertiroidismo e hipotiroidismo y cuáles son las principales enfermedades que afectan a la glándula tiroides. ¿Cómo s