PÓLIPOS INTESTINALES - Síntomas, Causas y Tratamiento
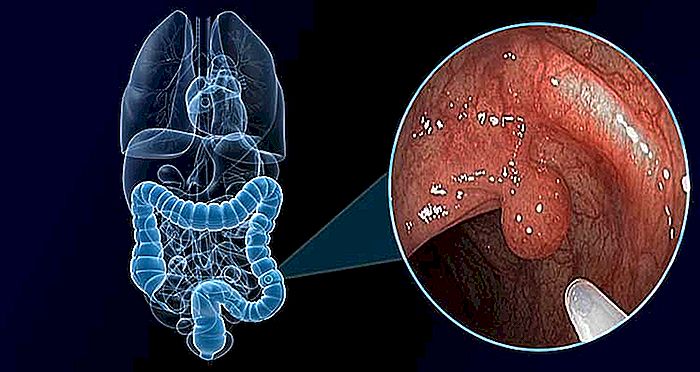

Los pólipos intestinales son pequeños tumores benignos, muy comunes, que están presentes en más del 30% de la población adulta.
A pesar de ser habitualmente benignos, una pequeña parte de ellos tiene potencial para convertirse en cáncer a lo largo de los años. Afortunadamente, a través de la colonoscopia es posible no sólo diagnosticar, sino también eliminar los pólipos intestinales de forma completa y segura, impidiéndolos de convertirse en un cáncer de colon.
En este artículo vamos a explicar lo que son los pólipos, cómo surgen, cuáles son sus síntomas y cuáles son los tipos que pueden sufrir transformación maligna.
Para leer sobre el cáncer de colon, accede: Cáncer de colon y recto - Síntomas, Causas y Tratamiento.
¿Qué es un pólipo intestinal?
El pólipo es una pequeña protuberancia que crece en cavidades recubiertas de mucosas. Pueden surgir pólipos en varias regiones de nuestro organismo, tales como estómago, vesícula biliar, útero, cavidad nasal, intestinos y otros. En el caso de los pólipos intestinales, el lugar donde son más comunes es en el intestino grueso (colon).
El pólipo intestinal es un tumor benigno que surge por un crecimiento anormal de las propias células de la mucosa del intestino. En comparación, podemos decir que son una especie de verruga del colon.
La mayoría de los pólipos son lesiones benignas y seguirá siendo para el resto de su vida. Sin embargo, como vamos a explicar más adelante, dependiendo del tipo de pólipo, existe el riesgo de transformación para el cáncer.
Factores de riesgo para el desarrollo de pólipos intestinales
No sabemos exactamente por qué los pólipos surgen, pero algunos factores de riesgo ya son bien conocidos:
- Edad superior a 40 años.
- Enfermedad inflamatoria intestinal (lea: ENFERMEDAD DE CROHN | RETOCOLITE ULCERATIVA | Síntomas y tratamiento).
- Historia familiar de pólipos intestinales.
- Tabaquismo (lea: MALEFICIOS DEL CIGARRO | Aprenda cómo y por qué dejar de fumar).
- Sedentarismo.
- Obesidad (lea: OBESIDAD Y SÍNDROME METABÓLICO).
- Dieta rica en grasas saturadas.
- Dieta pobre en frutas, vegetales, fibras y calcio.
- Consumo excesivo de alcohol (lea: EFECTOS DEL ALCOHOL Y ALCOHOLISMO).
Tipo de pólipos intestinales
Hay varios tipos de pólipos, sin embargo, dos de ellos corresponden a la inmensa mayoría:
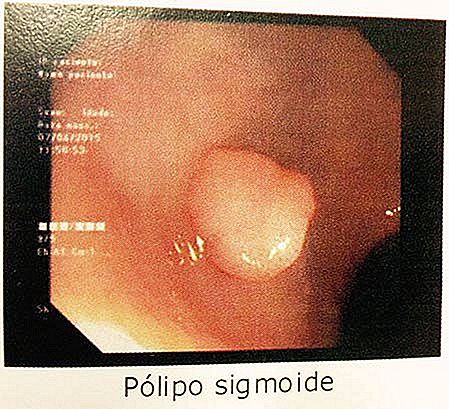
a) pólipos hiperplásicos - Los pólipos son pequeños en tamaño, normalmente se encuentra en la porción terminal del colon (sigmoide y el recto). Los pólipos hiperplásicos presentan bajo riesgo de transformación maligna y no requieren tratamiento en la inmensa mayoría de los casos.
b) los adenomas - pólipos adenomatosos son aquellos en riesgo de convertirse en cáncer. Afortunadamente, menos del 5% de los adenomas acaban por transformarse en un tumor maligno. Y, sin embargo, un adenoma suele tardar por lo menos 7 a 10 años hasta convertirse en cáncer.
No siempre es posible distinguir un pólipo hiperplásico de un pólipo adenomatoso con base en la apariencia durante la colonoscopia, lo que significa que muchos pólipos hiperplásicos necesitan ser removidos para que puedan ser debidamente identificados a través de la histopatología. En la duda, es mejor retirar el pólipo y enviarlo para identificación por el patólogo. En general, cualquier pólipo con más de 0, 5 cm termina siendo retirado para evaluación.
Síntomas de los pólipos intestinales
La mayoría de los pólipos intestinales son de pequeño tamaño y no causan ningún síntoma. Normalmente, sólo se detecta cuando se realizan exámenes de clasificación para el cáncer de colon, como la colonoscopia.
Los pólipos de tamaño mayor pueden causar obstrucción intestinal por impedir la progresión de las heces o presentar excoriaciones por el paso de heces endurecidas, pudiendo así sangrar. (lea: SANGRE EN LAS FEZES | HEMORRAGIA DIGESTIVA | Principales causas).
Diagnóstico de los pólipos intestinales
El cribado para el cáncer de colon está indicado para todas las personas mayores de 50 años. Las personas que han tenido un pariente de primer grado con cáncer de colon antes de los 60 años deben comenzar a hacer el seguimiento a partir de los 40 años de edad.
Actualmente, el examen de elección para el diagnóstico de los pólipos y para el cribado del cáncer de colon es la colonoscopia, un examen realizado a través de un endoscopio por vía anal. La colonoscopia es el examen ideal, pues permite no sólo la visualización de los pólipos, sino también su retirada, si es necesario (lea: EXAME COLONOSCOPIA).
Sólo a simple vista no es posible distinguir un pólipo hiperplásico de un adenoma. Por eso, se indica la retirada de cualquier pólipo diagnosticado para evaluación histológica (microscópica).
Los adenomas se dividen en tres grupos de acuerdo con las características de sus células:
1. Adenoma tubular.
2. Adenoma viloso.
3. Adenoma túbulo-viloso.
Pólipos con mayor riesgo de convertirse en cáncer
Todos los pólipos adenomatosos son displásicos, es decir, son lesiones premalignas. Sin embargo, como ya se ha explicado, sólo una minoría de los adenomas evolucionan hacia el cáncer.
Los pólipos vilosos y túbulo-vilosos son los que tienen más riesgo de malignización. Pero hay otros factores que también nos ayudan a estimar el riesgo de cáncer:
- Los pólipos mayores de 1 cm son más peligrosos. Los pólipos con menos de 0, 5 cm tienen un bajo potencial de transformación maligna.
- Presencia de más de 4 pólipos adenomatosos.
- Existencia de displasia de alto grado en los pólipos.
Por lo tanto, un paciente con 1 o 2 pólipos adenomatosos tubulares con menos de 0, 5 cm tiene un riesgo muy bajo de desarrollar cáncer. Por otro lado, un paciente con más de 4 pólipos vilosos o túbulo-vilosos, con más de 1 cm de tamaño y con signos de displasia de alto grado es aquel con mayor riesgo de desarrollar un tumor maligno.
Tratamiento de los pólipos intestinales
La manera más eficaz de evitar el cáncer de colon es identificando precozmente los pólipos adenomatosos y removiendo antes de que se convierten en una lesión maligna.
Como ya se ha indicado, los pólipos deben ser retirados por la colonoscopia inmediatamente después de su identificación. El pólipo se debe quitar completamente.
La remoción de los pólipos, que recibe el nombre de polipectomía, es un procedimiento que no duele y no suele causar sangramientos. La polipectomía es segura, habiendo una tasa de complicaciones menor que 1 a cada 1000 procedimientos. Los mayores riesgos son la perforación del colon y el sangrado, sin embargo, ambos son inusuales.
Raramente, el pólipo es lo suficientemente grande para que la remoción no pueda ser hecha por el colonoscopio. En estos casos, normalmente se requiere cirugía para la extracción de la lesión.
Para minimizar el riesgo de complicaciones, el paciente no debe tomar ni días antes, ni días después, medicamentos que faciliten hemorragias, como aspirina, antiinflamatorios o anticoagulantes.
Seguimiento post-colonoscopia
El éxito de la prevención del cáncer de colon depende de la detección precoz de los pólipos pre-malignos. La retirada completa del pólipo elimina cualquier riesgo de que la lesión se convierta en un cáncer. Sin embargo, nada impide que el paciente a lo largo del tiempo forme nuevos pólipos. Quien ya ha tenido pólipos tiene un mayor riesgo de desarrollarlos nuevamente.
Por eso, la gastroenterología suele programar con el paciente nuevas colonoscopias de acuerdo con el resultado de la primera. Si en la primera polipectomía los resultados apuntaban a un mayor riesgo de desarrollo de cáncer, el paciente necesitará ser vigilado de forma más frecuente. En general, las recomendaciones son las siguientes:
- Paciente sin pólipos o que presentaban sólo pólipos hiperplásicos menores de 1 cm sólo necesitan repetir la colonoscopia en 10 años.
- Los pacientes que presentaban 1 o 2 adenomas tubulares menores de 1 cm necesitan repetir la colonoscopia en 5 a 10 años.
- Los pacientes con 3 a 10 adenomas tubulares deben repetir la colonoscopia en 3 años.
- Los pacientes con más de 10 adenomas necesitan repetir la colonoscopia con 1 o 2 años.
- Los pacientes con 1 o más adenomas tubulares mayores de 1 cm necesitan repetir la colonoscopia en 3 años.
- Los pacientes con 1 o más adenomas vilosos o túbulo-vilosos deben repetir la colonoscopia en 3 años.
- Los pacientes con al menos 1 adenoma con signos de displasia de alto grado necesitan repetir la colonoscopia en 3 años.
Síndromes de poliposis
Hay algunas enfermedades raras, de origen genético, que se manifiestan con decenas de pólipos en el tracto digestivo aún en la juventud, asociados a otros síntomas en diversas partes del cuerpo. Entre estos síndromes podemos citar:
- Gardner.
- Turcot.
- Cronkhite-Canada.
- Peutz-Jeghers.
- Cowden.
Estos pacientes presentan un alto riesgo de desarrollar cáncer de colon.

INFORMACIÓN SOBRE EL AAS - ASPIRINA
El ácido acetilsalicílico, llamado abreviadamente de AAS, es un fármaco del grupo salicilato, presente en el mercado desde 1899 bajo el nombre comercial de Aspirina®, de la empresa alemana Bayer. El AAS también pertenece al grupo de los antiinflamatorios no esteroides (AINES), el mismo de los famosos diclofenaco, ibuprofeno, nimesulida y cetoprofeno. Sin
ENTENDA SU ELETROCARDIOGRAMA (ECG)
A pesar de la continua renovación de las tecnologías utilizadas para la realización de diagnósticos médicos, el electrocardiograma (ECG), disponible desde el inicio del siglo pasado, todavía mantiene un papel central en la investigación de varias enfermedades cardíacas. El ECG es un examen complementario importante para la interpretación del ritmo cardíaco y para la detección de la isquemia del corazón. El electro