HEMODIÁLISIS - Qué es, para qué sirve y cómo se hace

Si usted tiene una quiebra del corazón, de los pulmones o del hígado, su única posibilidad de sobrevivir es a través de un trasplante de órganos, que no es una solución simple ni fácilmente disponible. Por otro lado, si sus riñones entran en quiebra, usted puede ser sometido al tratamiento con diálisis, lo que le permitirá vivir y ser productivo por muchos años.
Por lo tanto, es fácil entender por qué la hemodiálisis (HD) es uno de los mayores avances de la medicina. Los riñones son los únicos órganos nobles que pueden ser reemplazados, aunque no perfectamente, por una máquina.
Tener que hacer diálisis no es nada agradable, pero el tratamiento tiene que ser considerado como una oportunidad de vida en una enfermedad que hace pocas décadas era fatal. Hoy, las personas dializan y llevan una vida próxima a lo normal: pueden salir, trabajar, ir al cine, viajar, practicar ejercicios, cenar fuera, etc. Además, el 90% de los pacientes que están en hemodiálisis afirman que el método no es tan mal como se imaginaban. Algunos, incluso, ni se interesan por entrar en la fila del trasplante de tan bien adaptados que quedan al tratamiento.
En este artículo vamos a explicar los conceptos básicos de la hemodiálisis. Si usted es un paciente que está a punto de entrar en hemodiálisis y busca información sobre cómo es una sesión de HD, accede al siguiente artículo: CÓMO ES LA SESIÓN DE HEMODIÁLISIS.
¿Cómo funciona la hemodiálisis?
Cada vez que dos líquidos con concentraciones diferentes están separados por una membrana permeable, es decir, una membrana que contiene poros, la tendencia es que se equilibren. Después de algún tiempo, la concentración de la sustancia es igual a ambos lados. Esto sólo ocurre, sin embargo, si las moléculas de la supuesta sustancia son menores que los poros de la membrana. Piense en la membrana como una esponja fina.
Observe el dibujo siguiente. La ilustración representa dos líquidos separados por una membrana con poros de tamaño 3 (una orden de magnitud ficticia cualquiera). De un lado tenemos tres moléculas de diferentes tamaños. La roja, cuyo tamaño es mayor que el poro (tamaño 4), la amarilla, que es un poco menor que el poro (tamaño 2, 5), y la azul, que es mucho menor que el tamaño del poro (tamaño 1) .
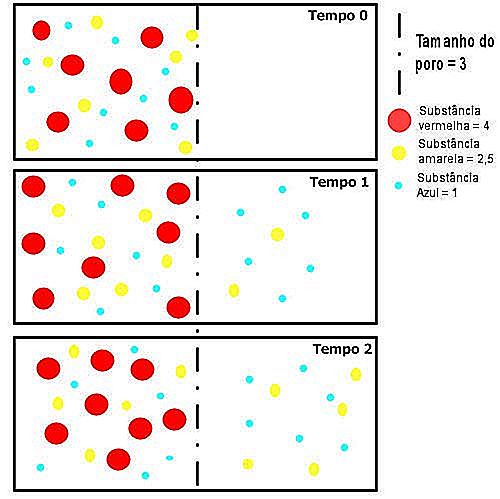
La molécula azul, que es muy pequeña, pasa fácilmente entre los poros y entra en equilibrio de forma rápida. La molécula amarilla por ser apenas poco menor que el poro tarda un poco más, pero acaba por equilibrarse. La molécula roja es más grande que el poro, no importa cuánto tiempo demore, nunca se equilibrar, porque no puede pasar al otro lado.
Si usted entendió ese concepto, será fácil comprender el resto del artículo.
Hay la hemodiálisis, que es hecha por la sangre con un filtro artificial, y la diálisis peritoneal, que usa el peritoneo, una membrana que envuelve los órganos abdominales como filtro. En este texto, vamos a explicar sólo los conceptos básicos de la hemodiálisis.
Filtros de hemodiálisis
¿Cómo funciona la hemodiálisis? Siga las indicaciones de la tabla a continuación.
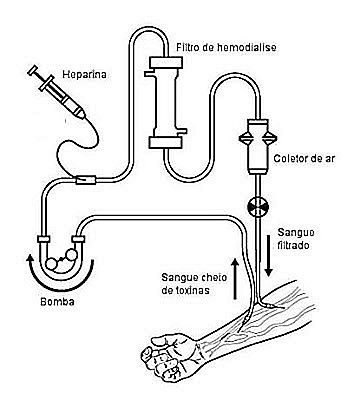
El paciente insuficiente renal se conecta a una máquina que tira de su sangre a través de una bomba circuladora. Esta sangre pasa por un filtro que tiene una membrana semipermeable, que retira las toxinas y las sustancias en exceso, y devuelve la sangre limpia al paciente. Hay infusión de heparina para evitar que la sangre coagule dentro del sistema.
Observe el filtro de la imagen siguiente. En el centro está la sangre llena de toxinas y alrededor del líquido de la diálisis (llamado de baño de diálisis) sin ninguna toxina. Se quedan separados por una membrana porosa que permite el intercambio de moléculas. La sangre rica en toxinas, a través de la membrana del filtro, pasa estas sustancias al baño de diálisis que no contiene ninguna toxina.
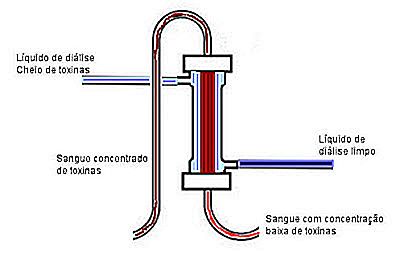
Si éste fuera un proceso estático, después de un tiempo aquella sangre en contacto con el baño se equilibrarían y no habría más cambios. Pero el proceso es dinámico, con la sangre corriendo en dirección contraria al baño. Como están en circulación, la diferencia de concentración es siempre grande, y no ocurre equilibrio nunca, pues hay siempre sangre saturada de toxinas llegando de un lado y líquido de diálisis limpio llegando del otro. Después de los cambios, la sangre limpia vuelve al paciente y el baño lleno de toxinas es despreciado.
De la misma manera que ocurrió en el primer gráfico, las moléculas pequeñas pasan rápidamente por el filtro, los promedios tardan algunas horas y las grandes no se filtran. El poro de la membrana tiene que tener un tamaño que pueda filtrar la mayoría de las toxinas, pero también impide la filtración de moléculas importantes como las proteínas y vitaminas, que suelen ser grandes. Desafortunadamente no existe dialisador perfecto, y para evitar esas pérdidas, algunas sustancias tóxicas de gran tamaño acaban no siendo dialisadas.
Del mismo modo que el exceso de algunas sustancias son filtradas, el exceso de agua acumulado por la falta de orina también se retira durante una sesión de HD. En general, de 1 a 4 litros por sesión. Este proceso se llama ultrafiltración.
Una sesión de hemodiálisis convencional para pacientes renales crónicos dura 4 horas. Este es el tiempo necesario para el filtrado de la mayoría de las moléculas deseadas y de una ultrafiltración que no provoque caída de la presión arterial. En general se realizan tres sesiones por semana.
En la insuficiencia renal aguda, que ocurre en personas con riñones previamente normales que son atacados por algún evento, como una sepsis o intoxicación, las sesiones de diálisis son más intensas, pudiendo durar horas y ser diarias. Normalmente son pacientes muy graves e internados en CTI.
¿Cómo se retira la sangre para hemodiálisis?
Uno de los inconvenientes de la HD es la necesidad de punzonar un vaso para tirar y otro para devolver la sangre. La simple punción de una vena común no funciona por dos motivos: el primero es el bajo flujo y presión de sangre de las venas periféricas; el segundo es porque las venas superficiales presentan paredes más frágiles y después de varias punciones repetidas quedarían inutilizables.
Las arterias tienen un flujo y presión elevadas, además de una pared más fuerte. Sin embargo, son profundas y de difícil punción.
La solución para este problema vino a través de la construcción de las fístulas arterio-venosas. Los pacientes en diálisis se someten a una pequeña cirugía vascular donde se une una arteria a una vena, creando un vaso periférico, con alto flujo y más resistente a punciones repetidas.
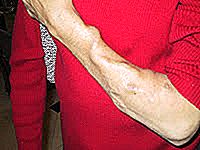
La vena cuando pasa a recibir el alto flujo de la arteria, comienza a desarrollarse, creciendo y engrosando su pared. Con el tiempo la fístula adquiere el aspecto mostrado en la foto al lado. Se trata de un gran vaso bien visible, con alto flujo y presión de sangre y fácilmente punzable.
El problema de la fístula es que ésta necesita al menos un mes para ser apta a la punción por las gruesas agujas de la hemodiálisis. No todos los pacientes pueden esperar este intervalo para comenzar a dializar. En este caso, se lanza el catéter de hemodiálisis. Este catéter se introduce generalmente en la vena yugular interna, localizada en el cuello, que se prolonga hasta la vena cava, cerca de la entrada del corazón. Es un procedimiento de 30 minutos y el paciente puede seguir inmediatamente para hemodiálisis.

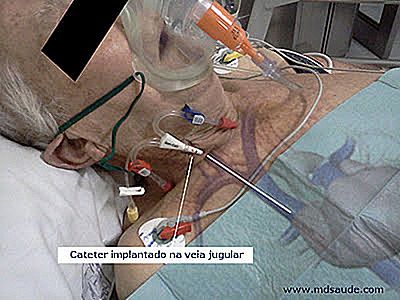
Observe en la foto arriba que un extremo del catéter se queda hacia fuera y el otro dentro de la vena cava, cerca del corazón. La parte externa del catéter venoso central para hemodiálisis tiene dos vías, una para llevar la sangre hasta la máquina de hemodiálisis y otra para devolverlo. Mientras la fístula no está lista, el paciente dialisa por el catéter.
Entonces, ¿por qué no utilizar el catéter siempre? A pesar de que ya existen catéteres de larga duración, que pueden permanecer por algunos meses, eventualmente todos ellos serán infectados por bacterias residentes en nuestra piel. A través del catéter estas bacterias logran acceso a nuestra circulación sanguínea pudiendo llevar a un cuadro grave de sepsis (lea: QUÉ ES SEPSE / SEPSIS Y CHOQUE SÉPTICO?).
El catéter tampoco logra flujos de sangre buenos, no proporcionando una hemodiálisis tan eficiente como la fístula.
Por lo tanto, el catéter de hemodiálisis es una solución provisional y debe ser siempre sustituido por la fístula lo más rápido posible. Cuando no es posible establecer una fístula a corto plazo, la preferencia debe ser siempre por el catéter tunelizado de larga duración. Actualmente, los catéteres temporales de corta duración sólo se deben utilizar en casos urgentes. Cualquier paciente con previsión de permanecer en hemodiálisis por más de 15 días debe tener su catéter provisional sustituido por uno de larga duración, para reducir el riesgo de infección del catéter.
¿HEMODIÁLISIS SUSTITUYE LOS RINES PERFECTAMENTE?
No. El problema es que el riñón no es sólo un mero filtro de la sangre, él ejerce varias otras funciones en nuestro organismo.
¿Cuáles son estas funciones y cómo la diálisis reemplaza el riñón en estos casos?
1) Control del agua corporal
Los riñones, a través de la orina, mantienen siempre el nivel de agua corporal más o menos constante. Si estamos deshidratados, orinamos menos. Si ingerimos mucha agua, orinamos más.
La hemodiálisis cuando está bien hecha puede mantener un balance razonable de agua. El proceso de extracción de agua en la HD se llama ultrafiltración (UF). Como la mayoría de los pacientes en diálisis ya no más orina, toda el agua ingerida se queda en el organismo hasta la próxima sesión de HD.
En general, el cuerpo tolera una ultrafiltración de un máximo de 4 litros por sesión de hemodiálisis (1 litro por hora). Una ultrafiltración mayor puede llevar a la hipotensión.
Por lo tanto, el paciente renal crónico en HD debe controlar la ingestión de líquidos para no ganar más de 1 kg por día (1 litro de H2O = 1 kg). Algunos enfermos no hacen ningún tipo de control ya veces chagan para hemodiálisis con 6-7 kg por encima del peso. En general no toleran retirar todo ese exceso durante la HD y vuelven a casa con líquido más.
Si el paciente permanece siempre ganando más peso de lo que puede perder, comienzan a surgir hipertensión grave, edema de las piernas, falta de aire, y en algunos casos, edema agudo del pulmón, una condición grave, donde el pulmón queda empapado de agua y el agua el paciente muere como si se ahogaba (lea: INCHAZOS Y EDEMAS).
2) Control del nivel de electrolitos (sales minerales tipo sodio, potasio y fósforo)
Algunos electrolitos de la sangre como el potasio (K +) y el sodio (Na +) son fácilmente dialisados. Otros como el fósforo, son sustancias que quedan mucho más dentro de las células que en el torrente sanguíneo, y por eso, son dialisados menos eficientemente.
Es importante recordar que la diálisis se hace sólo 3 veces por semana en los riñones crónicos, por lo tanto, incluso las sustancias fácilmente dialisables como el potasio, sufren acumulación durante el período interdialítico. Y cuando en exceso, el potasio puede llevar a arritmias cardíacas y muerte súbita. Para evitar este problema, el paciente renal crónico debe tener una dieta pobre en potasio.
Los riñones son mucho más eficientes en el control del fósforo que la hemodiálisis. Por eso, el paciente en HD también debe controlar la ingestión y usar medicamentos que impidan la absorción del fósforo contenido en los alimentos (Carbonato de calcio o Renagel).
El exceso de fósforo está asociado a una mayor tasa de lesiones en los huesos, complicaciones cardiovasculares y de mortalidad en la diálisis. El riñón trabaja 24 horas al día durante 7 días de la semana para controlar los niveles de los electrólitos. La HD sólo lo hace por 4 horas al día y 3 veces por semana. No se puede consumir el mismo tipo de comida en los dos casos. El paciente renal crónico tiene que tener una dieta específica.
3) Control del pH de la sangre
El control de los ácidos en el organismo sigue el mismo pensamiento de los electrolitos. El cuerpo produce sustancias ácidas ininterrumpidamente y el riñón las elimina según sea necesario. El paciente renal crónico sólo puede eliminarlas 3 veces a la semana y pasa la mayor parte del tiempo con la sangre más ácido de lo normal. El exceso de ácido en la sangre lleva a una mayor lesión de los huesos, mayor consumo de músculo y disminución de la función de varias células en el organismo.
4) Control de la presión arterial
La presión arterial en el paciente en HD está íntimamente ligada a la cantidad de agua corporal. Los pacientes que no controlan la cantidad de sal que comen, se sienten más sed porque no hay riñón para eliminar el exceso de sodio. El paciente con sed bebe más agua y suele ganar más líquido de lo que puede retirar en la HD, como explicado en el ítem 1.
Los pacientes bien dialisados y que controlan la ingestión de agua, suelen tener presiones arteriales normales, incluso sin medicamentos antihipertensivos y ausencia de edemas en el cuerpo.
5) Síntesis de hormonas que estimulan la producción de hematíes (glóbulos rojos)
Los riñones producen una hormona llamada eritropoyetina, que estimula la médula ósea a producir los hematíes. El riñón del riñón crónico no puede producirla y el resultado final es el surgimiento de anemia.
El riñón crónico con anemia debe tomar inyecciones de eritropoyetina artificial para mantener niveles aceptables de glóbulos rojos. Los valores de hemoglobina deseables en el riñón crónico están entre 11 y 12 g / dl (un poco por debajo de lo normal en la población normal).
Los pacientes con insuficiencia renal crónica también presentan un bajo nivel sanguíneo, y su reemplazo a veces se hace necesario para la corrección de la anemia.
6) Control de la salud de los huesos a través de la producción de vitamina D
El riñón activa la vitamina D, que a su vez controla la salud de los huesos. El paciente renal crónico presenta carencia de esta vitamina, que junto con el hiperparatiroidismo (funcionamiento excesivo de la paratiroide), lleva a lesiones graves de los huesos.
Los pacientes en diálisis pueden necesitar vitamina D sintética y medicamentos que inhiben la función de la paratiroide (Cinacalcet). En casos más graves puede ser necesario incluso la retirada quirúrgica de la paratiroide (no confundir con la tiroides)
Como ustedes pueden ver, la hemodiálisis está lejos de ser un perfecto sustituto para el riñón.
El riñón normal filtra 100 ml de sangre por minuto => 6000 ml (6 litros) por hora => 144000 ml (144 litros) por día => 1008000 ml (1008 litros) por semana.
La diálisis media filtra 300 ml de sangre por minuto => 18000 ml (18 litros) por hora => 72000 ml (72 litros) por 4 horas de HD => 216000 ml (216 litros) por semana en 3 sesiones de HD.
Es decir, en una semana, el riñón normal filtra 1008 litros de sangre, mientras que 3 sesiones de HD filtran sólo 216 litros, casi 5 veces menos. A pesar de no ser el ideal, la HD es suficiente para mantener al paciente vivo y productivo.
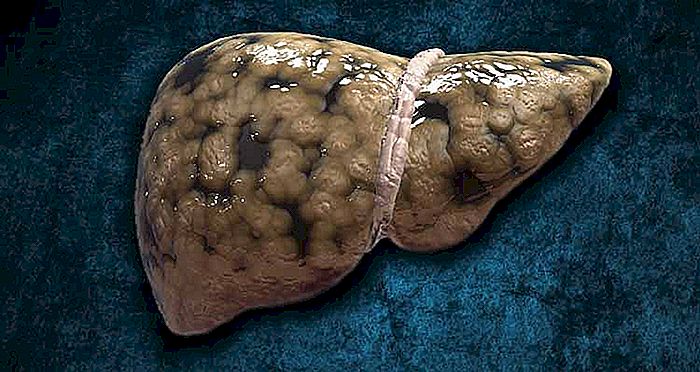
ESTEATOS HEPÁTICOS - Causas, Síntomas y Tratamiento
La esteatosis hepática, también conocida como hígado graso o hígado graso, es una condición que, como su propio nombre, ocurre por acumulación de grasa en el hígado. Habitualmente causada por el consumo excesivo de alcohol, la esteatosis también puede surgir en varias otras situaciones, como en personas con colesterol alto, exceso de peso, diabéticos, etc. En este
DOLOR DEL CRECIMIENTO - Causas, Síntomas y Tratamiento
El llamado dolor del crecimiento es un cuadro de dolor real, que surge en cerca de 20 a 30% de los niños con edades entre 2 y 12 años. Las causas todavía permanecen un misterio, pero a pesar del nombre de la enfermedad, sabemos que los dolores no tienen nada que ver con el crecimiento en sí. El niño generalmente presenta quejas de dolor intermitente en la musculatura de los miembros inferiores y no hay signos de inflamación, hinchazón, repercusión en otros órganos ni alteraciones de laboratorio o radiológicas. Es decir



