HEMOGRAMA COMPLETO - Entienda cada uno de los resultados

El hemograma es uno de los análisis de sangre más útiles y más solicitados en la práctica médica. A pesar de ser extremadamente común, ese es un examen que todavía causa mucha confusión en la población y hasta en los medios de comunicación. Algunas personas creen que todo examen de sangre es un hemograma, como si ambos términos fueran sinónimos. Esto es un equívoco.
El examen de sangre no funciona como el antivirus de su computadora que hace automáticamente un rastreo en toda la máquina en busca de algo mal. Cuando el médico solicita una recolección de sangre, debe decir al laboratorio lo que desea que se analice en la muestra. En la sangre circulan varias sustancias que pueden ser dosificadas o investigadas, como proteínas, anticuerpos, células, electrolitos (potasio, sodio, calcio, magnesio, etc.), colesterol, hormonas, drogas e incluso bacterias o virus, en casos de infección.
Si el médico desea saber cómo andan los niveles de colesterol, necesita escribir en el pedido que desea una dosificación del colesterol; si el objetivo es saber si la glucosa de la sangre está controlada, él solicita la dosificación de la glucosa sanguínea. El hemograma se solicita cuando el objetivo es tener información sobre las células de la sangre, en particular, leucocitos, plaquetas y hematíes. Por lo tanto, en un hemograma no es posible obtener datos sobre el nivel de colesterol, tasa de glucosa, investigación de bacterias, investigación de drogas, prueba para el VIH, etc.
En este texto vamos a explicar qué tipos de información el examen de hemograma puede traernos.
¿Qué es un hemograma completo?
En nuestra sangre circulan tres tipos básicos de células producidas en la médula ósea. Son estas células que estudiamos a través del hemograma:
- Hemácias (glóbulos rojos o eritrocitos).
- Leucocitos (glóbulos blancos).
- Las plaquetas.
Llamamos de hemograma completo el hemograma que contiene resultados de esos tres linajes de células. En realidad, el término hemograma completo es sólo un preciosismo, ya que no hay hemograma incompleto. La palabra hemograma ya engloba la dosificación de los hematíes, leucocitos y plaquetas.
Si por algún motivo el médico desea sólo el resultado del recuento de hematíes, debe solicitar un eritrograma. Si desea los resultados sólo de los leucocitos, el examen que se pedirá es el leucograma. Si sólo se interesa por las plaquetas, debe solicitar un plaquetograma. Cuando el médico pide un hemograma, está implícito que quiere el resultado completo, con la evaluación de los hematíes, leucocitos y plaquetas.
Cómo interpretar los resultados del hemograma
Los actuales valores de referencia del hemograma se establecieron en la década de 1960, después de la observación de varios individuos sin enfermedades. El considerado normal es, en realidad, los valores que ocurren en el 95% de la población sana. El 5% de las personas sin problemas médicos pueden tener valores del hemograma fuera del rango de referencia (2, 5% un poco por debajo y otro 2, 5% un poco más arriba).
Por lo tanto, pequeñas variaciones para más o para menos no necesariamente indican alguna enfermedad. Obviamente, cuanto más lejos un resultado se encuentra del valor de referencia, mayor es la probabilidad de que verdaderamente represente alguna patología.
No me voy a atener mucho a valores específicos, ya que los laboratorios actualmente hacen esa cuenta automáticamente a través de máquinas, y los valores de referencia siempre vienen impresos en los resultados. Cada laboratorio tiene su valor de referencia propio y, en general, son todos muy similares.
A-ERITROGRAMA
El eritrograma es la primera parte del hemograma. Es el estudio de los glóbulos rojos, o sea, de los hematíes, también llamados eritrocitos.
Vean este ejemplo ficticio abajo. Recuerde que los valores de referencia pueden variar entre los laboratorios.
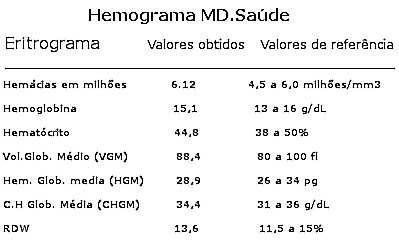
Los tres primeros datos, recuento de hematíes, hemoglobina y hematocrito, se analizan conjuntamente. Cuando están reducidos, indican anemia, es decir, bajo número de glóbulos rojos en la sangre. Cuando están elevados indican policitemia, que es el exceso de hematíes circulantes.
El hematocrito es el porcentaje de sangre que está ocupada por glóbulos rojos. Un hematocrito del 45% significa que el 45% de la sangre está compuesta de hematíes. Los otros 55% son básicamente agua y todas las otras sustancias diluidas. Se puede notar, por lo tanto, que casi la mitad de la sangre se compone de células rojas.
Si por un lado la falta de hematíes perjudica el transporte de oxígeno, por otro, las células rojas en exceso dejan la sangre muy espesa, obstaculizando su flujo y favoreciendo la formación de coágulos.
La hemoglobina es una molécula que es dentro de la célula roja. Es la responsable del transporte de oxígeno. En la práctica, la dosificación de hemoglobina termina siendo la más precisa en la evaluación de una anemia.
El volumen corpuscular medio (MCV) y el volumen corpuscular medio (MCV) mide el tamaño de las células rojas de la sangre. Un VCM elevado indica hematíes macrocíticos, o sea, hematíes grandes. VCM reducidos indican hematíes microcíticos, es decir, de tamaño disminuido.
Este dato ayuda a diferenciar los diversos tipos de anemia. Por ejemplo, las anemias por carencia de ácido fólico cursan con hematíes grandes, mientras que las anemias por falta de hierro se presentan con hematíes pequeños. También existen anemias con hematíes de tamaño normal.
El alcoholismo es una causa de VCM aumentado (macrocitosis) sin anemia.
El MCHC (concentración media de hemoglobina corpuscular) o CHGM (concentración media de hemoglobina corpuscular) evalúa la concentración de hemoglobina dentro de la célula roja.
La MCH (media de hemoglobina corpuscular) o HGM (media de hemoglobina corpuscular) es el peso de hemoglobina en los eritrocitos.
Los dos valores indican básicamente lo mismo, la cantidad de hemoglobina en los hematíes. Cuando los hematíes tienen pocas hemoglobinas, se les dice hipocrómicas. Cuando tienen muchas, son hipercrómicas.
Así como el VCM, el HCM y el CHCM también se utilizan para diferenciar los diversos tipos de anemia.
La ADE es un índice que mide la diferencia de tamaño entre las células rojas de la sangre. Cuando este es alto significa que hay muchos hematíes de diferentes tamaños que circulan. Esto puede indicar hematíes con problemas en su morfología. Es muy común RDW elevado, por ejemplo, en la carencia de hierro, donde la falta de este elemento impide la formación de la hemoglobina normal, llevando a la formación de una hemanza de tamaño reducido.
Exceptuando el hematocrito y la hemoglobina, que son de fácil comprensión, los otros índices del eritrograma son más complejos, y personas sin formación médica difícilmente lograrán interpretarlos de forma correcta. Es necesario conocer bien todos los tipos de anemia para que estos datos puedan ser útiles.
B-LEUCOGRAMA
El leucograma es la parte del hemograma que evalúa los leucocitos. Estos son también conocidos como serie blanca o glóbulos blancos. Son las células de defensa responsables de combatir a agentes invasores.
Los leucocitos son, en realidad, un grupo de diferentes células, con diferentes funciones en el sistema inmune. Algunos leucocitos atacan directamente al invasor, otros producen anticuerpos y algunos sólo hacen la identificación del microorganismo invasor.
El valor normal de los leucocitos varía entre 4.000 a 11.000 células por microlitro (o milímetros cúbicos).
Hay cinco tipos de leucocitos, cada uno con sus particularidades, a saber:
1. Neutrófilos
El neutrófilo es el tipo de leucocito más común. Representa, en promedio, del 45% al 75% de los leucocitos circulantes. Los neutrófilos están especializados en el combate a las bacterias. Cuando hay una infección bacteriana, la médula ósea aumenta su producción, haciendo que su concentración sanguínea se eleve. Por lo tanto, cuando tenemos un aumento del número de leucocitos totales, causado básicamente por la elevación de los neutrófilos, estamos ante un probable cuadro infeccioso bacteriano.
Los neutrófilos tienen una vida útil de aproximadamente 24-48 horas. Por eso, una vez que el proceso infeccioso es controlado, la médula reduce la producción de nuevas células y sus niveles sanguíneos regresan rápidamente a los valores basales.
Neutrofilia → es el término usado cuando hay un aumento del número de neutrófilos.
Neutropenia → es el término usado cuando hay una reducción del número de neutrófilos.
Explicamos la leucocitosis con neutrofilia con más detalles en el artículo: ¿QUÉ SIGNIFICAM LEUCOCITOSIS Y NEUTROFILIA?
2. Segmentados y bastones
Los bastones son los neutrófilos jóvenes. Cuando estamos infectados, la médula ósea aumenta rápidamente la producción de leucocitos y acaba por lanzar en la corriente sanguínea neutrófilos jóvenes recién producidos. La infección se debe controlar rápidamente, por lo que no hay tiempo para esperar que estas células se madure antes de lanzarlas al combate. En una guerra el ejército no manda sólo a sus soldados más experimentados, él manda a los que están disponibles.
Normalmente, sólo el 4% al 5% de los neutrófilos circulantes son bastones. La presencia de un porcentaje mayor de células jóvenes es una señal de que puede haber un proceso infeccioso en curso.
En el medio médico, cuando el hemograma presenta muchos bastones llamamos este hallazgo de "desvío a la izquierda". Esta denominación deriva del hecho de que los laboratorios hacen la lista de los diferentes tipos de leucocitos colocando sus valores uno al lado del otro. Como los bastones suelen estar a la izquierda en la lista, cuando hay un aumento de su número se dice que hay un desvío hacia la izquierda en el hemograma. Por lo tanto, si usted oye el término desviación a la izquierda, sólo significa que hay un aumento de la producción de neutrófilos jóvenes.
Los neutrófilos segmentados son los neutrófilos maduros. Cuando el paciente no está enfermo o ya está en fase final de enfermedad, prácticamente todos los neutrófilos se segmentan, es decir, células maduras.
3. Linfocitos
Los linfocitos son el segundo tipo más común de glóbulos blancos. Representan entre el 15 y el 45% de los leucocitos en la sangre.
Los linfocitos son las principales líneas de defensa contra infecciones por virus y contra el surgimiento de tumores. También son responsables de la producción de anticuerpos.
Cuando tenemos un proceso viral en curso, es común que el número de linfocitos aumente, a veces, superando el número de neutrófilos y convirtiéndose en el tipo de leucocito más presente en la circulación.
Los linfocitos son las células que hacen el reconocimiento de organismos extraños, iniciando el proceso de activación del sistema inmune. Los linfocitos son, por ejemplo, las células que inician el proceso de rechazo en los trasplantes de órganos.
Los linfocitos también son las células atacadas por el virus del VIH. Este es uno de los motivos del SIDA (SIDA) causar inmunosupresión y llevar a cuadros de infecciones oportunistas.
- Linfocitosis = es el término usado cuando hay un aumento del número de linfocitos.
- Linfopenia = es el término usado cuando hay reducción del número de linfocitos.
Obs: los linfocitos atípicos son un grupo de linfocitos con diferente morfología, que se pueden encontrar en la sangre. Generalmente surgen en los cuadros de infecciones por virus, como mononucleosis, gripe, dengue, catapora, etc. Además de las infecciones, algunas drogas y enfermedades autoinmunes, como el lupus, la artritis reumatoide y el síndrome de Guillain-Barré, también pueden estimular la aparición de linfocitos atípicos. Atención, los linfocitos atípicos no tienen nada que ver con el cáncer.
4. Monocitos
Los monocitos normalmente representan de 3 a 10% de los leucocitos circulantes. Se activan tanto en procesos víricos como bacterianos. Cuando un tejido está siendo invadido por algún germen, el sistema inmune encamina los monocitos al sitio infectado. Este se activa, transformándose en macrófago, una célula capaz de "comer" microorganismos invasores.
Los monocitos típicamente se elevan en los casos de infecciones, principalmente en aquellas más crónicas, como la tuberculosis.
5. Eosinófilos
Los eosinófilos son los leucocitos responsables del combate de parásitos y el mecanismo de la alergia. Sólo del 1 al 5% de los leucocitos circulantes son eosinófilos.
El aumento de eosinófilos ocurre en personas alérgicas, asmáticas o en casos de infección intestinal por parásitos.
- Eosinofilia = es el término usado cuando hay aumento del número de eosinófilos.
- Eosinopenia = es el término usado cuando hay reducción del número de eosinófilos.
6. Basófilos
Los basófilos son el tipo menos común de leucocitos en la sangre. Representan entre 0 y 2% de los glóbulos blancos. Su elevación normalmente ocurre en procesos alérgicos y estados de inflamación crónica.
conclusión
Cuando los leucocitos están aumentados, damos el nombre de leucocitosis. Cuando están disminuidos llamamos leucopenia. La leucocitosis puede ser causada por una linfocitosis o una neutrofilia, por ejemplo. La leucopenia puede surgir debido a una linfopenia o neutropenia.
Cuando notamos aumento o reducción de los valores de los leucocitos es importante ver cuál de los seis linajes descritos anteriormente es la responsable de esa alteración. Como neutrófilos y linfocitos son los tipos más comunes, estos generalmente son los responsables por el aumento o disminución de la concentración de los leucocitos.
Las grandes elevaciones pueden ocurrir en las leucemias, que nada más es que el cáncer de los leucocitos. Mientras que los procesos infecciosos pueden elevar los leucocitos hasta 20.000-30.000 células / mm3, en la leucemia estos valores superan fácilmente los 50.000 cel / mm3.
Las leucopenias normalmente se producen por lesiones en la médula ósea. Pueden ser por quimioterapia, por drogas, por invasión de células cancerígenas o por invasión por microorganismos.
C- PLAQUETAS
Las plaquetas son fragmentos de células responsables del inicio del proceso de coagulación. Cuando un tejido de cualquier vaso sanguíneo es dañado, el organismo rápidamente encamina las plaquetas al lugar de la lesión. Las plaquetas se agrupan y forman un trombo, una especie de tapón o tampón, que inmediatamente estanca el sangrado. Gracias a la acción de las plaquetas, el organismo tiene tiempo para reparar los tejidos dañados sin que haya mucha pérdida de sangre.
El valor normal de las plaquetas varía entre 150.000 y 450.000 por microlitro (uL). Sin embargo, hasta valores cercanos a 50.000, el organismo no presenta dificultades para iniciar la coagulación.
Cuando estos valores se encuentran por debajo de las 10.000 plaquetas / uL hay riesgo de muerte, ya que puede haber sangrados espontáneos.
Trombocitopenia es como llamamos la reducción de la concentración de plaquetas en la sangre. Trombocitosis es el aumento.
La dosificación de plaquetas es importante antes de las cirugías y para evaluar cuadros de sangrado sin causa definida.
Consideraciones finales
Cuando tenemos reducción de dos de los tres linajes de células de la sangre, llamamos bicitopenia. Cuando los tres tipos de células están reducidos, damos el nombre de pancitopenia. Las enfermedades que cursan con inflamación crónica, como el lupus, por ejemplo, pueden presentarse con reducción de una, dos o de los tres linajes. Cualquier agresión a la médula ósea, como por medicamentos, infecciones o enfermedades, puede disminuir la producción de las células de la sangre.
No es necesario ningún preparado, ni estar en ayuno, para recoger sangre para el hemograma.

30 Mitos sobre la salud que usted probablemente cree
La Internet es una ferramente fabulosa, que nos permite tener acceso a virtualmente toda la producción del conocimiento humano. Desafortunadamente, Internet también es un medio poderoso de propagación de mentiras, información falsa y pseudociencia. ¿Quién nunca publicó una información errónea en las redes sociales? ¿Quién
INSUFICIENCIA RENAL CRÓNICA - Síntomas, Causas y Tratamiento
Se llama insuficiencia renal la condición en la cual los riñones pierden la capacidad de efectuar sus funciones básicas. La insuficiencia renal puede ser aguda cuando se produce una rápida repentina y rápida pérdida de la función renal o crónica cuando esta pérdida es lenta, progresiva e irreversible. En este



