ESCLERODERMIA - Causas, Síntomas y Tratamiento

La esclerodermia, cuyo nombre se deriva de las palabras griegas skleros (endurecida) y la dermis (piel), enfermedad de la piel es un origen autoinmune caracterizada, como su nombre indica, por un endurecimiento progresivo de la piel.
Cuando además de las características de la piel, el paciente también involucra a los vasos sanguíneos y los órganos internos, llamamos la enfermedad de la esclerosis sistémica. Muchos médicos, sin embargo, utilizan los términos esclerodermia y esclerosis sistémica de forma intercambiable.
El hecho es que la esclerodermia puede ser considerada un conjunto de enfermedades que presentan manifestaciones clínicas distintas, pero que están ligadas por la presencia del enrojecimiento de la piel.
En este artículo vamos a explicar lo que es la esclerodermia, cuáles son sus subtipos, los síntomas característicos y cuáles son las opciones de tratamiento.
¿Qué es la esclerodermia?
La esclerodermia es una enfermedad relativamente rara, que afecta a unas 200 a 300 personas por cada 1 millón de habitantes. Su origen es autoinmune, es decir, es una enfermedad en la que nuestro sistema inmunológico de forma inapropiada ataca nuestras propias células (para saber más sobre las enfermedades autoinmunes, lea: ENFERMEDAD AUTOIMUNE - Causas, Síntomas y Tratamiento). El mecanismo exacto de cómo la enfermedad se desarrolla es bastante complejo y aún no está totalmente aclarado. Sabemos, sin embargo, que la enfermedad es el resultado de tres procesos patológicos distintos:
1- Lesiones inflamatorias de las pequeñas arterias y arteriolas.
2- Anormalidades en la respuesta inmunológica frente a estas lesiones vasculares.
3- Producción excesiva de colágeno, que se deposita en la piel y en los órganos internos, llevando a su espesamiento y rigidez.
No sabemos todavía por qué surge la esclerodermia, pero la susceptibilidad genética parece desempeñar un papel relevante. El problema es que la genética sola no es suficiente para que la enfermedad surja. La teoría actualmente aceptada es la de que personas genéticamente susceptibles, es decir, personas que cargan determinados genes, cuando son expuestos a determinados factores ambientales, ya sean infecciones o sustancias químicas, activan el gatillo que desencadena los procesos patológicos que llevan, en última instancia el análisis, la esclerosis sistémica.
Algunas bacterias y virus pueden presentar proteínas que son similares a las presentes en nuestro cuerpo. En las personas susceptibles, el sistema inmunológico puede intentar crear anticuerpos contra estas proteínas virales o bacterianas, pero, de forma equivocada, acaba creando anticuerpos contra nuestras propias proteínas. Infecciones por citomegalovirus, parvovirus B19 y el virus de herpes 5 son algunos de los desencadenantes sugeridos.
El mismo proceso puede ser desencadenado por la exposición ocupacional a ciertas sustancias químicas, como la sílice o productos derivados del petróleo (cloruro de vinilo, tricloroetileno, tolueno, resinas, benceno o tetracloruro de carbono). También hay informes de desarrollo de esclerodermia en pacientes sometidos a la quimioterapia con bleomicina.
Clasificación de la esclerodermia
La esclerodermia suele dividirse en dos formas, de acuerdo con el grado de afectación de los órganos internos:
1- ESCLERODERMIA LOCALIZADA
La esclerodermia localizada es una enfermedad que se restringe a la piel, pudiendo en algunos casos extenderse hasta músculos, articulaciones y huesos. La esclerodermia localizada no presenta implicación de órgano interno ni lesiones vasculares graves.
La esclerodermia localizada se subdivide en:
a) esclerodermia lineal - es una forma común en los niños, que se caracteriza por el engrosamiento de las lesiones de la piel en las bandas o líneas, que están situadas en el tronco o extremidades y por lo general estar restringida a un solo medio del cuerpo. Una forma típica de esclerodermia lineal es la llamada lesión en "golpe de sable", que es un engrosamiento de la piel que suele surgir en la región del cráneo y parece haber sido hecho por un golpe de espada.

b) morfea - es la forma clínica más común y aparece como áreas de piel engrosadas, generalmente de forma oval, con el centro y violeta bordes más blanquecinos. Con el tiempo, las lesiones pueden llegar a ser más paranas. Estas lesiones surgen con más frecuencia en el tronco y en los miembros.
La morfea generalizada es una forma más grave, con múltiples placas espesadas que afectan a extensas áreas de la piel, que pueden tener una coloración más blanquecina o amarillenta, siendo habitualmente más claras que las áreas de piel sana.
2- ESCLEROSIS SISTÉMICA
La esclerosis sistémica es la forma más grave de la enfermedad, no sólo afección de la piel, sino también de vasos sanguíneos y órganos internos. La esclerosis sistémica puede subdividirse en tres formas:
a) difundir la esclerosis sistémica cutánea - En implica piel, que es normalmente bastante difusa, pero restringido a las regiones centrales del cuerpo, como los miembros de vástago y principios, esta forma de esclerodermia también puede afectar a varios órganos internos como los pulmones, corazón, el sistema gastrointestinal y los riñones. Este tipo de esclerodermia es muy grave y, si no se trata, suele ser fatal.
b) esclerosis sistémica cutánea limitada - esta forma de esclerodermia, la participación de la piel tiende a ser más periférica, siendo restringido a la manos, antebrazos, piernas, cara y el cuello. Las partes centrales, como el tronco, los brazos y los muslos, suelen ser ahorrados.
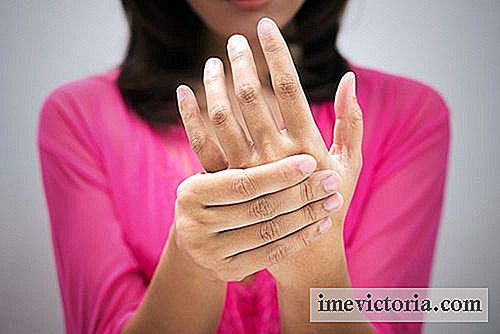
El alcance de los órganos internos suele ser más tardío y tiende a confiarse casi siempre al tubo digestivo ya los pulmones. La esclerosis sistémica cutánea limitada a menudo causa el llamado síndrome de CREST, que es un acrónimo de las siguientes complicaciones: C alcinose (depósitos de calcio en la piel); fenómeno R Aynaud (cambios vasculares que causan cambios de isquemia y temporales en el color de dedo), y sôfago (cambios en la motilidad del esófago), y S clerodactilia (S clerodactyly Inglés - engrosamiento y endurecimiento de la piel de los dedos, como en la imagen abre este artículo) y T (elangiectasias capilares finos, rojo o violeta desplazando la superficie de la piel).
c) Esclerosis sistémica esclerodermia sine - es una forma rara, en el que el paciente tiene la estructura esclerosis sistémica, pero sin la participación de la piel.
Síntomas de la esclerodermia
Los síntomas de la esclerodermia dependen de la forma de enfermedad que el paciente tiene.
1- Síntomas de la esclerodermia localizada
En la esclerodermia localizada, los síntomas prácticamente se restringen a la piel. La mayoría de los pacientes con morfea desarrolla sólo una o dos lesiones, que consisten en espesamiento, enrojecimiento y cambios de color de la piel. Estos cambios pueden durar años, pero tienden a mejorar. Esta forma de esclerodermia es blanda y el pronóstico a largo plazo es muy bueno, pues la enfermedad se vuelve inactiva, quedando el paciente curado.
En la morfea generalizada, el número de lesiones de piel es mayor y tienden a confluir, afectando grandes áreas del cuerpo. Las lesiones que causan desfiguración pueden ocurrir, e incluso cuando hay una mejora espontánea después de algunos años, las manchas tienden a ser persistentes.
La esclerodermia lineal es más común en niños y adolescentes. Cerca del 80% de los pacientes tienen menos de 20 años. Cada 5 personas afectadas, 4 son mujeres.
La esclerodermia lineal tiene un potencial de complicaciones mayor que la morfina. El espesamiento de la piel puede ser profundo, lo que en los niños puede comprometer el crecimiento de los huesos y las articulaciones. La esclerodermia lineal suele permanecer activa por dos a cinco años, pero en algunos pacientes puede durar más tiempo. La esclerodermia en golpe de espada es la forma que tiene mayor potencial de provocar lesiones desfigurantes, pues ella afecta preferentemente la cara y el cráneo.
A diferencia de la morfea, la esclerodermia lineal puede recurrir incluso después de un largo período de inactividad.
2- Síntomas de la esclerosis sistémica
También en la esclerosis sistémica los síntomas cutáneos son los más comunes. Entre ellos, uno que está presente en casi todos los casos es el llamado fenómeno de Raynaud.
El fenómeno de Raynaud es un trastorno vascular, definido como cambios secuenciales de color que ocurren generalmente en los dedos de las manos, precipitados por frío, estrés o simplemente cambios de temperatura ambiente. Los cambios de color siguen el orden siguiente:
1- Palidez: la mano queda más blanca por una súbita vasoconstricción arterial, que disminuye el aporte de sangre.
2- Acrocianosis: la mano queda azulada o enrojecida, conforme la falta de sangre se va prolongando.
3- Hiperemia de reperfusión: la mano se vuelve rojiza y caliente debido a la súbita vasodilatación y restablecimiento de la circulación normal de sangre.
El fenómeno de Raynaud puede surgir varios años antes del inicio de los síntomas de la esclerosis sistémica cutánea limitada. En la esclerosis sistémica cutánea difusa, su aparición suele ocurrir junto con el resto del cuadro clínico. En algunos casos, la fase de isquemia puede ser grave y llevar a la necrosis de las puntas de los dedos.
Es importante destacar que el fenómeno de Raynaud también puede ocurrir en personas que no tienen esclerodermia.
Además del Raynaud, otros cambios de piel de la esclerosis sistémica son:
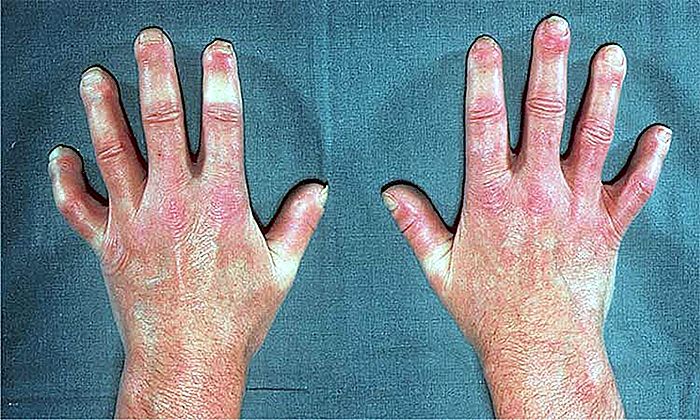
- Espesamiento y endurecimiento de la piel, creando un aspecto de piel lisa, brillante y dura.
- - Cocida - más común en las primeras etapas de la enfermedad.
- Inundaciones - también más común en las primeras etapas de la enfermedad.
- Hiperpigmentación o despigmentación de la piel (piel en "sal y pimienta").
- Pérdida de cabello.
- Esclerodactilia.
- Úlceras en los dedos.
- Dolor en la punta de los dedos.
- Telangiectasia.
- Calcinosis cutánea.
Además de la lesión de piel, que es prácticamente universal a todos los tipos de esclerodermia, el paciente con esclerosis sistémica también suele presentar una gama de otros síntomas. Entre los más comunes, podemos citar:
- Fatiga (76%).
- Rigidez de las articulaciones (74%).
- Pérdida de fuerza (68%).
- Dolor (67%).
- Dificultad para dormir (66%).
En relación al acometimiento de los órganos, los más comunes son:
- Alteraciones de la motilidad del esófago, con dificultad para tragar.
- Esofagitis.
- Reflujo gastroesofágico.
- Diarrea.
- Presión de vientre.
- Incontinencia fecal.
- Hemorragia digestiva.
- Enfermedad intersticial pulmonar.
- Hipertensión pulmonar.
- Cancer de pulmon.
- Insuficiencia renal aguda.
- Hipertensión maligna.
- Arritmias cardiacas.
Tratamiento de la esclerodermia
No hay tratamiento que conduzca a la curación de la esclerodermia. Como ya se ha indicado, las formas limitadas a la piel pueden tener una regresión espontánea después de algunos años.
La esclerosis sistémica es una enfermedad de evolución lenta pero permanente. Su tratamiento tiene como objetivo aliviar los síntomas y reducir la actividad de la enfermedad.
Los fármacos utilizados dependen de los síntomas que el paciente tiene, por ejemplo:
- Los vasodilatadores, como la nifedipina, suelen usarse para tratar el fenómeno de Raynaud.
- Inhibidores de la bomba de protones, como el omeprazol, ayudan en los síntomas gástricos y del reflujo.
- Los antiinflamatorios y corticoides en dosis bajas ayudan en el dolor y rigidez articular.
- Los inmunosupresores, como metotrexate o micofenolato mofetilo, ayudan a reducir el daño de la piel y los órganos causados por el sistema inmunológico.
- Antihipertensivos para tratar la hipertensión.
No existe ningún tratamiento que sea universal para todos los tipos de esclerodermia. Cada tratamiento debe ser instituido de forma individual, de acuerdo con los síntomas y el tipo de implicación de órgano existente en cada paciente.

ENDOSCOPIA DIGESTIVA ALTA - ¿Qué es y cómo se hace
La endoscopia digestiva alta, frecuentemente llamada sólo endoscopia, es un examen cuyo objetivo es visualizar directamente la parte superior del tracto gastrointestinal, compuesta por el esófago, el estómago y el duodeno (primera porción del intestino delgado). La endoscopia digestiva es un procedimiento habitualmente hecho por el médico gastroenterólogo y puede ser usado tanto como medio diagnóstico como para el tratamiento de diversos problemas del sistema digestivo alto. Si us

¿Cuáles son los síntomas de embarazo en la primera semana de gestación? ¿Y cuáles son los síntomas de la segunda semana de embarazo? ¿Es posible tener síntomas de embarazo antes del retraso menstrual? Cuando mi barriga empieza a crecer? ¿En qué época surgen los mareos? ¿Mi cuerpo va a cambiar mucho? ¿El primer