CIRROSIS HEPÁTICA - Síntomas, Causas y Tratamiento

La cirrosis hepática es el resultado final de años de agresiones al hígado, lo que provoca la sustitución del tejido hepático normal por nódulos y tejido fibroso. En el fondo, la cirrosis no es más que la cicatrización del hígado. Donde debería haber tejido funcional, sólo hay fibrosis (cicatriz).
En este artículo vamos a explicar cuáles son las principales causas de la cirrosis y cuáles son los síntomas más comunes.
¿Qué es la cirrosis hepática?
El hígado es un órgano grande, que pesa alrededor de 1, 5 kilogramos, y se encuentra en la parte superior derecha del abdomen, debajo de las costillas. El hígado desempeña muchas funciones que son esenciales para la vida, tales como la producción de proteínas, el metabolismo de las toxinas, el almacenamiento de glucosa, la producción de colesterol, la producción de bilis, la síntesis de factores de coagulación, almacenamiento de hierro y vitaminas, etc.
El hígado es capaz de repararse cuando es agredido. Sin embargo, si la agresión ocurre de forma persistente a lo largo de varios años, el proceso de reparación pasa a involucrar la creación de tejido cicatricial en lugar de tejido con células hepáticas capaces de realizar sus funciones. Por lo tanto, las situaciones en las que hay continua agresión del hígado, como ocurre, por ejemplo, con el consumo crónico y abusivo de alcohol, pueden causar cicatrices en áreas significativas en el hígado, proceso en el que damos el nombre de cirrosis.
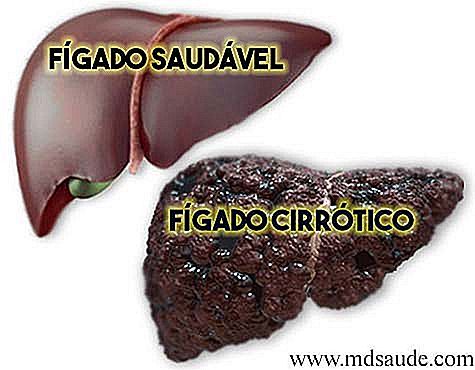
Como era de esperar, cuanto más extensa es la cirrosis hepática, menor es el número de células hepáticas funcionantes y, por lo tanto, mayor es el grado de insuficiencia hepática. En última instancia, la cirrosis es un estado de quiebra del hígado, un órgano noble sin el cual no podemos sobrevivir.
¿Cuáles son las causas de la cirrosis?
La cirrosis puede surgir en cualquier situación en la que haya agresión prolongada al hígado. El consumo excesivo de alcohol y las hepatitis virales crónicas son las principales causas, pero no las únicas.
A continuación, vamos a hablar brevemente de las principales causas de la cirrosis hepática.
a) Cirrosis alcohólica
La cirrosis alcohólica es una causa común y prevenible de cirrosis. El consumo diario y prolongado de alcohol puede conducir al desarrollo de lesiones permanentes en el hígado.
El consumo diario de aproximadamente 3 vasos de cerveza o 2 copas de vino ya es un volumen suficiente para causar lesión del hígado, principalmente en las mujeres, que son más susceptibles a las lesiones hepáticas del alcohol.
El consumo regular de alcohol lleva a la esteatosis hepática, también conocido como hígado graso, que puede evolucionar a la hepatitis alcohólica y, por último, a la cirrosis y la fallo hepático.
Para saber más sobre los peligros del alcohol, lea: EFECTOS DEL ALCOHOL Y ALCOHOLISMO.
b) Hepatitis virales
Las hepatitis virales crónicas, principalmente las hepatitis B y C, son causas comunes de lesión del hígado, que pueden conducir a la cirrosis después de años de enfermedad activa. Muchas veces, el paciente ni siquiera desconfía ser portador de uno de esos virus, sólo llegando a descubrir muchos años después, cuando los síntomas de la cirrosis empiezan a manifestarse.
Explicamos con detalle las hepatitis B y C en los siguientes artículos:
- HEPATITIS B - Síntomas, Transmisión y Vacuna.
- HEPATITIS C - Síntomas y Tratamiento.
c) Hepatitis autoinmune
La hepatitis autoinmune es una forma de lesión del hígado en la que nuestro organismo comienza a producir de forma inapropiada anticuerpos contra las células propias del hígado, como si éste fuera un ser invasor, un cuerpo extraño que no nos pertenecía.
Explicamos el concepto de enfermedad autoinmune en el siguiente artículo: ENFERMEDAD AUTOIMUNE - Causas y Síntomas.
d) Esteatosis hepática no alcohólica
El consumo excesivo de alcohol es una de las causas más comunes de esteatosis hepática, pero no es la única. La obesidad, la diabetes, la desnutrición y algunos medicamentos también pueden provocar esteatosis, que en grados más avanzados puede evolucionar a este-hepatitis y posteriormente a la cirrosis.
Explicamos la esteatosis hepática en el siguiente artículo: GORDURA EN EL HÍGADO - Esteatosis Hepática.
e) Cirrosis biliar primaria
La cirrosis biliar primaria, que también es una enfermedad de origen autoinmune, es una forma de lesión del hígado en la que el proceso se inicia por la destrucción de las vías biliares.
f) Otras enfermedades que pueden provocar cirrosis
- Hemocromatosis.
- Enfermedad de Wilson.
- Deficiencia de alfa 1 antitripsina.
- Fibrosis quística.
- Colangitis esclerosante primaria.
- Hepatitis por drogas o medicamentos.
Síntomas de la Cirrosis
Para una mejor comprensión, podemos dividir los síntomas de la cirrosis entre las causadas por insuficiencia hepática y los causados por la hipertensión portal.
¿Qué es la hipertensión portal?
Toda la sangre que viene del sistema digestivo (estómago, intestinos, páncreas ...) y del bazo pasa obligatoriamente por el hígado antes de seguir hacia el resto del cuerpo. Todas las venas de estos órganos desembocan en una única gran vena del hígado, llamada sistema porta o vena puerta.
La existencia del sistema porta garantiza que todas las sustancias absorbidas por el tracto gastrointestinal pasen primero por el hígado antes de caer en la circulación sistémica. Esto significa que todas las sustancias que son digeridas y absorbidas por el sistema digestivo son llevadas al hígado para ser metabolizadas antes de seguir hacia el resto del cuerpo.
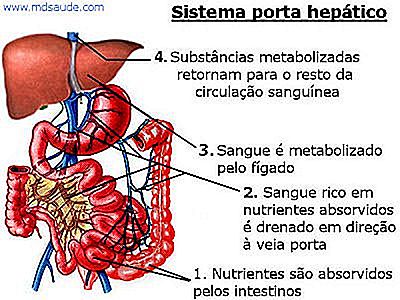
El paciente cirrótico poseyó un hígado lleno de fibrosis, lo que puede provocar la obstrucción de la llegada de la sangre al hígado por el sistema porta. Cuanto más extensa es la cirrosis, mayor suele ser la obstrucción a la sangre que llega por la vena porta. Cuando la sangre de los órganos abdominales es una obstrucción a su flujo, la presión en los aumentos de la vena porta, a partir de un proceso llamado hipertensión portal.
Síntomas de la cirrosis causados por la hipertensión portal
a) Circulación colateral
Siempre que el flujo de sangre encuentra una obstrucción, él necesita arreglar una manera alternativa de continuar fluyendo. Si al frente hay una obstrucción, la única forma de es volver y buscar por otras venas.
La vena porta es bien calibrada y soporta grandes flujos de sangre. Lo mismo ocurre con las venas del resto del sistema digestivo. Cuando la sangre que debería ser drenada por la vena puerta comienza a retornar en gran cantidad por venas colaterales, estas se dilatan, formando varices.
El paciente con cirrosis habitualmente tiene las venas abdominales bien nítidas, pues ellas pasan a recibir grandes volúmenes de sangre venidos de la vena puerta obstruida. Pero estas venas dilatadas no surgen sólo en los vasos más superficiales a la piel, también surgen en los órganos, principalmente en el estómago, intestino y esófago, lo que lleva a la formación de varices en esos órganos.
b) Hemorragia digestiva
La presencia de varices en el estómago y el esófago es un factor de riesgo para las hemorragias. Los vasos sanguíneos de estos órganos no están preparados para recibir tamaño de flujo y presión sanguínea, y pueden romperse espontáneamente.
Las hemorragias digestivas de las varices de esófago suelen ser dramáticas, con pérdidas masivas de sangre a través de vómitos. El paciente vomita sangre viva y en gran volumen.
c) Esplenomegalia (aumento del bazo)
El aumento de la presión sanguínea dentro del bazo conduce al aumento de su tamaño, haciéndolo fácilmente palpable al examen físico. Llamamos este aumento del bazo de esplenomegalia. Muchas veces, la sospechosa de cirrosis surge cuando el examen físico detecta un bazo aumentado de tamaño.
d) Anemia, plaquetopenia (plaquetas bajas) y leucopenia (leucocitos bajos)
El bazo tiene como una de sus funciones eliminar las células de la sangre que ya están viejas. Cada vez que la sangre pasa por el bazo, miles de células se quitan para que haya espacio para la llegada de nuevos hematíes, plaquetas y leucocitos recién producidos. En la hipertensión portal, la sangre que debería salir del bazo al hígado, se congestiona y permanece más tiempo dentro del propio bazo, que acaba por eliminar más células sanguíneas de lo que sería necesario.
Este fenómeno se llama hiperesplenismo (espleno = bazo), que significa un funcionamiento exagerado del bazo. Por lo tanto, el paciente con cirrosis e hiperesplenismo pueden presentar al hemograma anemia y un bajo conteo de leucocitos y / o plaquetas (lea: HEMOGRAMA - Entienda sus resultados).
e) Ascitis
La ascitis es la acumulación de agua dentro de la cavidad abdominal. La ascitis en la cirrosis es causada por la hipertensión de la puerta y por la disminución de la concentración de albúmina en la sangre (hablaremos de la albúmina más adelante). En la cirrosis, puede haber acumulación de más de 10 litros de líquido ascítico dentro de la cavidad peritoneal, lo que hace que el paciente quede con un abdomen muy voluminoso.
Una de las complicaciones de la ascitis es la peritonitis, que ocurre cuando el líquido dentro de la barriga se infecta por bacterias provenientes de los intestinos. La peritonitis es una situación grave, que si no es identificada y tratada a tiempo puede evolucionar con sepsis (lea: ¿QUÉ ES SEPSE?).
Además de la acumulación de líquido dentro del abdomen, el paciente cirrótico puede presentar también retención de líquidos en las piernas y en los pulmones.
Para saber más sobre la ascitis, lea: ASCITE - Causas y Tratamiento.
Síntomas de la cirrosis causados por la insuficiencia hepática
a) Encefalopatía hepática
El hígado es el órgano responsable de la metabolización de innumerables sustancias tóxicas. Cuando éste deja de funcionar, la acumulación de toxinas lleva a cambios en el sistema nervioso, que varían desde pequeños cambios mentales, hasta somnolencia, desorientación o coma, en los casos más avanzados.
b) Ictericia
El hígado cirrótico no puede eliminar la bilirrubina producida, que pasa a acumularse en el torrente sanguíneo. El exceso de bilirrubina se deposita en la piel, dejando al paciente con la piel y los ojos con una coloración amarillenta. Este fenómeno se llama ictericia.

Además de la piel amarillenta, la ictericia de la cirrosis también suele causar orina oscura y heces claras.
La orina oscura ocurre porque el exceso de bilirrubina en la sangre es filtrado por los riñones, lo que deja la orina con una coloración similar al del mate o de la Coca-Cola (lea: URINA COLORIDA (VERDE, ROXA, NARANJA, AZUL ...)).
En las personas sanas, el color oscuro de las heces se da por la presencia de bilirrubina. Como en la cirrosis el drenaje de la bilirrubina hacia el intestino se ve afectada, las haces empiezan a salir cada vez más claras, pudiendo quedar casi blancas.
Para saber más sobre la ictericia, lea: ICTERÍCIA - Causas y Síntomas.
c) Falta de proteínas
El hígado es responsable de la producción de varias proteínas, entre ellas la albúmina. La falta de albúmina provoca desnutrición y es de los factores que conduce a la formación de los edemas y de la ascitis.
Otra proteína producida en el hígado es la vitamina K, que está relacionada con la coagulación de la sangre. Los pacientes con cirrosis avanzada presentan trastornos de la coagulación y mayor facilidad de sangrados.
Los cuadros de hemorragia digestiva provocados por rotura de varices de esófago suelen ser graves, pues los pacientes además de perder gran volumen de sangre, aún tienen dificultad de estancar el sangrado, ya que, además de la baja de plaquetas, también presenta deficiencia de los factores de coagulación.
d) La ginecomastia (léase: GINECOMASTIA macho (de mama masculino))
El mal funcionamiento del hígado también altera el balance de las hormonas sexuales. El aumento del estrógeno lleva a la aparición de las mamas y la pérdida de vello corporal en los pacientes masculinos.
e) Otros síntomas
Todavía existen varios otros signos y síntomas relacionados con la cirrosis, entre ellos:
• Calambres (es decir: TODO SOBRE calambres).
• síndrome hepatorrenal: insuficiencia renal aguda que se produce en la cirrosis avanzada y generalmente indica un caso terminal. El paciente que desarrolla síndrome hepato-renal tiene una sobrevida muy corta y el único tratamiento es el trasplante hepático.
• eritema palmar: manos palmas enrojecidas.
• acropaquias: clavos más en ángulo, dando la apariencia de palos a los dedos.

• La nefropatía por IgA: algunos pacientes con cirrosis pueden tener una enfermedad renal causada por la acumulación de anticuerpos en los riñones (léase: LA ENFERMEDAD DE BERGER | nefropatía IgA | Tratamiento y síntomas).
• El cáncer de hígado: pacientes con cirrosis están en mayor riesgo de desarrollar cáncer de hígado, especialmente si la cirrosis fue causada por el alcohol o la hepatitis viral.
La cirrosis en fases iniciales puede ser asintomática. En las fases finales, la mayoría de los signos y síntomas descritos anteriormente están presentes.
Gravedad de la cirrosis
La gravedad de la cirrosis suele describirse por la escala Child-Pugh, que se basa en parámetros clínicos y de laboratorio.
De acuerdo con estos resultados, los pacientes se clasifican en 3 clases: A, B y C, siendo esta última la más grave. Los pacientes clasificados como Child C tienen una tasa de mortalidad por encima del 60% en los próximos 2 años.
También existe la clasificación MELD, basada en la gravedad de los análisis de sangre.
Tanto el Child como el MELD son modos de estandarizar la gravedad de la cirrosis, sirviendo también como base para la lista de trasplante hepático, que es hasta el momento el único tratamiento efectivo para la cirrosis.
Tratamiento de la cirrosis
El único tratamiento efectivo de la cirrosis es el trasplante hepático, que sólo está indicado en casos seleccionados.
Mientras el paciente aguarda el trasplante, el tratamiento se realiza para controlar los síntomas y las complicaciones. Ejemplos: para la ascitis y los edemas, diuréticos como espironolactona y furosemida pueden ser utilizados. Para las varices de esófago, el tratamiento se realiza a través de la endoscopia digestiva. Laxantes, como la lactulosa, ayudan a controlar la encefalopatía hepática.
Es importante que el paciente evite el consumo de alcohol y otros fármacos nefrotóxicos.
¿CUÁLES SON LAS ENFERMEDAD CAUSADAS POR VIRUS?
Los virus son agentes infecciosos microscópicos, siendo hasta 10.000 veces menores que la mayoría de las bacterias. Son la estructura biológica más común en nuestro planeta, siendo más numerosos que animales, plantas, hongos, parásitos y bacterias juntos. No todos los virus que existen son capaces de penetrar el organismo humano. De la
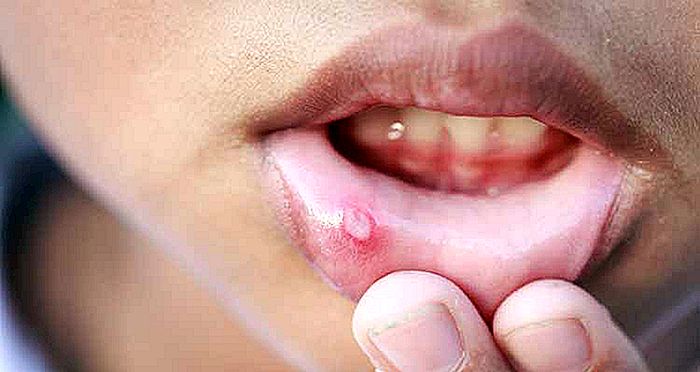
AFTAS EN BOCA Y LENGUA - Causas y Tratamiento
Las úlceras orales, también llamadas úlceras aftosas, estomatitis aftoides o simplemente aftas, son lesiones muy comunes de la mucosa oral. Las aftas son lesiones benignas que no suelen causar mayores problemas además de la incomodidad. Sin embargo, algunas enfermedades más graves de la cavidad oral pueden manifestarse con lesiones ulceradas muy similares, lo que puede causar confusión. Un e