¿ANTICONCEPCIONAL PUEDE CAUSAR CÁNCER?
![]()
introducción
La píldora anticonceptiva es un método anticonceptivo extremadamente eficaz, con una tasa de éxito de alrededor del 97%, pudiendo llegar al increíble 99, 9% si se toma de forma correcta. Estos resultados han hecho de los anticonceptivos orales uno de los métodos anticonceptivos más populares en todo el mundo. Actualmente, cerca del 10% de la población femenina en edad fértil utiliza la píldora regularmente como método anticonceptivo.
Sin embargo, desde el inicio de su comercialización, allá en la década de 1960, la comunidad científica y la población se preocupan en saber si existe alguna relación directa entre el uso de la píldora anticonceptiva y los casos de cáncer, principalmente aquellos que tienen íntima relación con las hormonas femeninos, como el cáncer de mama, el ovario o el útero.
Después de todo, la píldora anticonceptiva aumenta el riesgo de tener un cáncer o es que ayuda a prevenir su aparición?
En este artículo vamos a explicar con un lenguaje simple lo que los estudios científicos realizados en las últimas décadas nos dicen sobre la relación entre los anticonceptivos hormonales y la incidencia de tumores malignos.
Tipos de hormonas de la píldora anticonceptiva
Existen en el mercado 2 tipos de píldoras anticonceptivas: aquellas compuestas por las hormonas estrógenos y progesterona y aquellas compuestas sólo por progesterona, llamadas de minipíldora.
En los primeros años de su existencia, la dosis de hormonas existente en las píldoras era altísima, lo que provocaba una gran cantidad de efectos colaterales, como enfermedades cardiovasculares, trombosis y posiblemente casos de cáncer. Los estudios realizados hasta 1975 apuntaban a un mayor riesgo de casos de cáncer de mama y de cuello uterino en las mujeres que tomaban anticonceptivo.
En las últimas décadas, sin embargo, la cantidad de hormona presente en los anticonceptivos orales ha caído progresivamente. Además, la variedad de hormonas sintéticas también se alteró bastante. Sólo de progestina, la forma sintética de la progesterona, existe actualmente cerca de una decena de tipos.
Por lo tanto, lo que los estudios decían en la década del 70 y el 80 no pueden ser valorados hoy en día, ya que la composición de las píldoras anticonceptivas ha cambiado sustancialmente. Necesitamos evaluar lo que los estudios más recientes nos dicen. Lo que vamos a describir a continuación son las evidencias existentes hasta el momento para los tipos de cáncer más habitualmente asociados al uso de la píldora.
Riesgo general de cáncer en usuarias de la píldora anticonceptiva
Se estima que más de 300 millones de mujeres ya utilizaron la píldora anticonceptiva durante sus vidas, buena parte de ellas durante varios años seguidos. De esta forma, desde el punto de vista de la salud pública, es esencial entender si el uso tan diseminado de este método anticonceptivo contribuye o no a un aumento en la incidencia general de cáncer, independientemente del tipo específico.
Como veremos a continuación, la píldora parece aumentar el riesgo de algunos tipos de tumores malignos, pero también ayuda a reducir la ocurrencia de otros. Pero, en el cómputo general, ¿la píldora ha aumentado los casos de cáncer alrededor del mundo? ¿Será que, en nombre en el control de natalidad, estamos provocando más casos de cáncer en la población de lo que se esperaría si los anticonceptivos no existier?
Para intentar responder a esta pregunta un gran estudio inglés acompañó a unas 50.000 mujeres por un promedio de 24 años. La mitad de ellas usaba anticonceptivos y la otra mitad nunca había tomado ninguna píldora. Los resultados mostraron una reducción de cerca del 12% en el número total de todos los tipos de cáncer y del 29% en los cánceres ginecológicos en el grupo que usaba la píldora. Por otro lado, cuando se observó sólo el grupo de mujeres que usó la píldora por más de 8 años seguidos, hubo una tendencia al aumento de casos totales de cáncer, principalmente en aquellas que fumaban.
Es importante destacar que el estudio a pesar de ser publicado en 2007, se inició en 1968, englobando aún muchos años de uso de anticonceptivos con dosis altas de hormonas. Más del 75% de las mujeres del estudio usaban píldoras con dosis de al menos 50 mcg de etinilestradiol (estrógeno), que es una posología más alta que la mayoría de las nuevas píldoras, que suelen tener entre 20 y 40 mcg de etinilestradiol.
Riesgo de cáncer de endometrio
El endometrio es el nombre que damos al tejido que recubre la cavidad intrauterina. El cáncer de endometrio es el 6º tipo de cáncer más común, con cerca de 300 mil casos al año en todo el mundo. Este cáncer afecta generalmente a mujeres de más de 50 años, siendo 61 años la edad media en que se diagnostica.
Hace unos años sabemos que el uso de la píldora anticonceptiva ayuda a reducir la incidencia del cáncer de endometrio en hasta un 50%. Varios estudios muestran que cuanto mayor tiempo de uso de anticonceptivos orales, menor es el riesgo de desarrollo del cáncer endometrial. Y lo más impresionante es que el efecto protector permanece por más de 20 años después de la interrupción de la píldora.
Riesgo de cáncer de ovario
El cáncer de ovario es el 7º tipo de cáncer más común en las mujeres, con cerca de 230 mil casos al año en todo el mundo. Es, sin embargo, el cáncer ginecológico más letal, pues no suele ser diagnosticado en fases iniciales.
Así como ocurre en el cáncer de endometrio, el uso de anticonceptivos hormonales también ayuda a reducir el riesgo de cáncer de ovario. Los estudios muestran que después de 1 año de uso, el riesgo ya se reduce en cerca del 10%. Después de 5 años, la incidencia de cáncer de ovario se convierte en un 50% menor y este efecto protector permanece por más de 30 años después de la suspensión de la píldora.
Riesgo de cáncer de cuello de útero
El cáncer de cuello de útero es el tercer tipo más común en las mujeres, con cerca de 550 mil casos nuevos al año en todo el mundo.
El cáncer de cuello uterino está íntimamente relacionado con la infección por el virus del VPH, siendo éste responsable de más del 90% de los casos. Los estudios sugieren que en las mujeres que tienen VPH, el uso de la píldora anticonceptiva aumenta el riesgo de desarrollar el cáncer de cuello de útero. Cuanto más tiempo toma la píldora, mayor es el riesgo. Sin embargo, la buena noticia es que tras 10 años de suspensión del anticonceptivo, el riesgo de cáncer vuelve a ser el mismo del resto de la población femenina.
Como la mayoría de los cánceres de cuello uterino sólo aparecen en mujeres de más de 45 a 50 años, el uso de anticonceptivos orales durante los 20 y 30 años de edad es seguro, ya que existe un aumento del riesgo, la incidencia de nuevos los cánceres en las mujeres jóvenes seguirán siendo muy bajos. Basta que la mujer suspenda la píldora alrededor de los 40 años, que en la fase más crítica, a partir de los 50 años, ya no tendrá la influencia negativa de las hormonas del anticonceptivo.
En las mujeres que no tienen el virus VPH no hay evidencia de que la píldora aumente el riesgo de cáncer de cuello de útero.
Para saber más sobre el VPH y el cáncer de cuello uterino, tenga acceso a los siguientes artículos:
- HPV | CÁNCER DEL COLO DEL ÚTERO
- COLPOSCOPIA Y BIOPSIA DEL COLO UTERINO
- ¿El VIRUS HPV TIENE CURA?
- EXAME PAPANICOLAU - ASCUS, LSIL, NIC1, NIC 2 y NIC 3
Riesgo de cáncer de mama
El cáncer de mama es el cáncer más común en las mujeres y el segundo más común en los seres humanos.
La relación entre el uso de la píldora anticonceptiva y el cáncer de mama aún no está bien esclarecida, pues los diversos estudios sobre el tema han presentado resultados conflictivos. Los estudios más antiguos, iniciados en las décadas de 1970 o 1980, apuntaban a un pequeño aumento del riesgo. Así como ocurre en el cáncer de cuello uterino, estos estudios mostraban que la elevación del riesgo desaparecía después de la suspensión de la píldora. Los estudios más recientes, sin embargo, no evidenciaron aumento del riesgo de cáncer de mama en mujeres usuarias de anticonceptivos hormonales. No hay, por lo tanto, un nivel de evidencia suficiente para afirmar que los anticonceptivos hormonales, en las actuales dosis, aumentan claramente el riesgo de cáncer de mama.
Esta dificultad en establecer cierta relación casual ocurre no sólo porque los niveles de hormonas de la píldora vienen cayendo a lo largo de los años, lo que crea algunas confusiones en los estudios a largo plazo, pero también porque el cáncer de mama es inusual en mujeres jóvenes. Aunque existe un aumento porcentual del riesgo, como la incidencia es naturalmente muy baja, el resultado final acaba siendo también muy bajo.
Para saber más sobre el cáncer de mama, acceder a los siguientes artículos:
- FACTORES DE RIESGO PARA EL CÁNCER DE MAMA
- CÁNCER DE MAMA | Genes BRCA1 y BRCA2
- CÁNCER DE MAMA | Síntomas y diagnóstico
Riesgo de cáncer de hígado
El uso de anticonceptivos hormonales está claramente vinculado a un mayor riesgo de adenoma hepático, que es un tumor benigno del hígado. Este riesgo, sin embargo, ha caído a lo largo de los años, conforme los niveles de estrógeno de las píldoras se están reduciendo progresivamente. Estos tumores benignos pueden sangrar o romperse, pero el riesgo de transformación a un cáncer es bajo, inferior al 10%.
En relación al cáncer de hígado, llamado hepatocarcinoma, no hay evidencias de que el uso de la píldora anticonceptiva esté relacionado con un aumento de su incidencia.
¿CIGARRO ELECTRÓNICO HACE MAL? Conozca los Riesgos y Beneficios
El cigarrillo electrónico, también llamado e-cigarrillo, es un dispositivo movido a la batería, que simula la experiencia de un cigarrillo común, supuestamente con menos riesgos a la salud por contener sólo vapores de nicotina, sin el alquitrán y los cientos de otras sustancias nocivas del cigarrillo. Sin
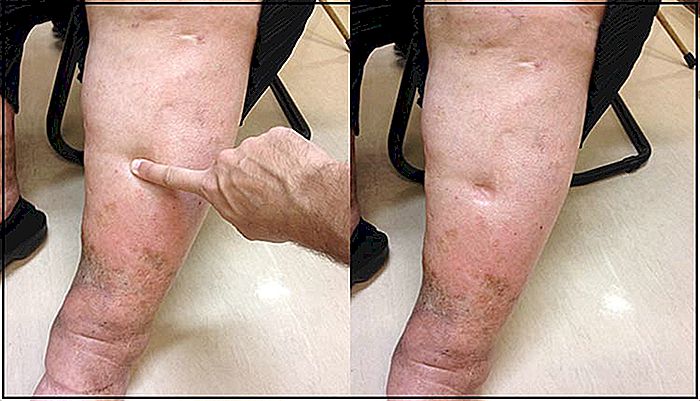
INGRESOS Y EDEMAS - Causas y Tratamiento
Edema es el nombre que se da a la hinchazón localizada en alguna parte del cuerpo. Los edemas más conocidos son los que ocurren en las piernas, pero los edemas pueden ocurrir en cualquier punto. Sólo como ejemplo, existen los edemas de pulmón, edema cerebral, edema de glotis, edema de lengua, etc. Cu